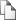МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
НАУЧНО - ИСCЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ЭНДОКРИНОЛОГИИ
На правах рукописи
УДК: 616-056.527:618.17-055.28
НАРИМОВА ГУЛЬЧЕХРА ДЖУМАНИЯЗОВНА
ПОЛОВЫЕ НАРУШЕНИЯ У ЖЕНЩИН ФЕРТИЛЬНОГО
ВОЗРАСТА СТРАДАЮЩИХ ОЖИРЕНИЕМ
14.00.03 - эндокринология
А В Т О Р Е Ф Е Р А Т
диссертации на соискание ученой степени
кандидата медицинских наук
ТАШКЕНТ–2007
Работа выполнена в лаборатории нейроэндокринологии
научно-исследовательского института Эндокринологии МЗ РУз
Научный руководитель: доктор медицинских наук
Халимова Замира Юсуповна
Официальные оппоненты: доктор медицинских наук,
профессор
Салахова Назира Сагдуллаевна
доктор медицинских наук,
профессор
Султанов Саид Насырович
Ведущая организация: Ташкентский институт
усовершенствования врачей
Защита состоится «___»___________2007 г. в ____ часов на заседании
Специализированного Совета Д 087.81.01 при НИИ Эндокринологии МЗ РУз (700143, г. Ташкент, улица Х.Абдуллаева, 56).
С диссертацией можно ознакомиться в библиотеке Научно-Исследовательского Института Эндокринологии МЗ РУз.
Автореферат разослан «____»____________2007 г.
Ученый секретарь
Специализированного Совета Н.М.Алиханова
кандидат медицинских наук
ОБЩАЯ ХАРАКТЕРИСТИКА ДИССЕРТАЦИИ
Актуальность проблемы. Ожирение (О) является серьезной проблемой, особенно для лиц женского пола, среди которых его частота превалирует в 1,5-2 раза по сравнению с лицами мужского пола ( Mark A.et al.,1999; Hall JE, 2001, 2002), и значительно увеличивает риск заболеваемости сердечно-сосудистыми заболеваниями (ССЗ) и сахарным диабетом (СД) 2 типа в 2-3 раза чаще по сравнению с общей популяцией и четко коррелирует с ИМТ (Pi- Sunyer FX., 2003; Anderson KM. et al., 2002). Более того, О сопровождается нарушением секреции инсулина, обмена углеводов и липидов (Desprоs J-P. et al., 1998), а также отклонениями менструальной и детородной функции у женщин, которые весьма часты (Dixon John B. et al., 2002). О влияет на возраст появления менархе, становление менструальной функции и циклическую деятельность яичников (Shalitin S., 2003). Полагают, что О обуславливает высокую частоту бесплодия, вероятность развития поликистозных яичников и более раннее наступление менопаузы (Martini G. et al., 2001). Результаты исследований последних лет указывают на ведущую роль инсулинорезистентности (ИР) в генезе метаболических и репродуктивных нарушений (РН), в том числе синдрома поликистозных яичников (СПКЯ) при О (Pasquali R., 2006). Установлены закономерности регуляции количества жировой ткани в организме (Даниел Г. Бессесен и др., 2004), влияние секреции лептина (Л) на состояние фертильной функции у женщин (Jenkins PJ. et al., 2001; Saad M.F. et al., 1997; Laughlin G.A., 1997). Дискутабельными остаются некоторые вопросы патогенеза развития РН, их взаимосвязи с Л и метаболическими расстройствами. Не до конца изученными остаются механизмы развития инфертильности почти у 50% женщин с О и её отсутствие у другой половины. Прогрессирующий рост числа больных с О, особенно у женщин, сопровождающийся различными репродуктивными, метаболическими нарушениями и отсутствие подобных данных среди женщин в Узбекистане указывает на необходимость рассмотрения проблемы репродуктивного здоровья женщин с О с позиций современных взглядов на О и его осложнений.
Работа выполнена в рамках программы ГНТП 14.37 «Совершенствование профилактики, диагностики, лечения сахарного диабета, ожирения у детей и взрослых и разработка некоторых вопросов их патогенеза».
Цель исследования. Изучение состояния репродуктивной системы у женщин фертильного возраста, страдающих О и оценка значимости степени О, метаболических нарушений и уровня Л на нейрогормональный статус больных.
Задачи исследования:
1. Характеризовать спектр репродуктивных и метаболических нарушений у женщин с О в зависимости от степени О и состояния фертильной функции.
2. Изучить состояние гипоталамо-гипофизарно-яичниковой (ГГЯ) системы у женщин с различной степенью О в зависимости от состояния репродуктивной функции.
3. Исследовать влияние Л у женщин на состояние репродуктивной функции в зависимости от степени О.
4. Характеризовать динамику эндокринно-метаболических нарушений у женщин с О на фоне патогенетической терапии.
Научная новизна. Охарактеризован спектр репродуктивных и метаболических нарушений в зависимости от степени, давности О и возраста манифеста болезни. Показано влияние Л на репродуктивную функцию и нейрогормональные нарушения и оценена роль метаболических нарушений в развитии РН. Показано повышение уровня поглощения глюкозы эритроцитами (ПГЭ), а также возможность применения данного показателя для диагностики ИР и оценки эффективности терапии эндокринно-метаболических нарушений с О и РН, СПКЯ. Дана патогенетическая характеристика развития РН при О, среди которых наряду со сложными нейрогормональными нарушениями ключевое место занимает ИР. Доказана эффективность лечения О и РН препаратом «Сиофор» в комплексном лечении, как способ патогенетической терапии ИР и метаболических расстройств.
Практическая значимость работы. Результаты настоящего исследования позволяют разработать комплексные меры по профилактике прогрессирования О, дисметаболического синдрома и инфертильности у женщин детородного возраста с О. Рекомендовано наряду с НОМА-ИР, определение уровня ПГЭ для диагностики ИР, а также применение данного показателя при оценке эффективности проводимой терапии у женщин с О и РН, СПКЯ. Препарат «Сиофор» рекомендован как основной способ лечения О, который улучшает прогноз заболеваемости как в плане профилактики развития метаболического синдрома, так и развития РН.
Основные положения, выносимые на защиту:
1. Выявленные у женщин с О нарушения показателей репродуктивного статуса, углеводного обмена и липидного профиля зависят от ИМТ, давности и возраста манифеста О.
2. РН при О обуславливаются нарушением секреции гонадотропинов, пролактина сочетающиеся гиперандрогенией, гиперкортизолемией и снижением уровня прогестерона и эстрадиола. Характерные изменения уровня Л при О обуславливает развитие эндокринно-метаболических нарушений, и зависят от степени О, возраста манифеста и длительности О.
3. Учитывая что ИР является ключевым фактором в развитии О и РН, наряду с определением индекса НОМА-ИР целесообразно использовать ПГЭ как с целью диагностики, так и оценки эффективности проводимой терапии у женщин с О и РН. Включение препарата «Сиофор» в комплексное лечение О с РН улучшает эндокринно-метаболические показатели и указывает на необходимость их коррекции для улучшения исходов болезни.
Апробации работы. Основные результаты диссертации доложены и обсуждены на Международных конференциях и симпозиумах «Актуальные проблемы современной эндокринологии» (Санкт-Петербург, 2001), Республиканских научно-практических конференциях «Актуальные вопросы Эндокринологии» (Самарканд 2002, 2003, 2005). International Symposium on tryglicerides metabolic disorders (USA, 2003), 12-th Meeting of the European NeuroEndocrine Association (Афина, 2006), научно-практической конференции «Современные проблемы биохимии и эндокринологии» (Ташкент, 2006.), на заседаниях Ученого Совета НИИ Эндокринологии (2007), НИИ Акушерства и Гинекологии (2007).
Публикации. По основным результатам диссертации опубликовано 17 печатных работ, в том числе 8 статьей, 8 тезисов и 1 методическое пособие для врачей.
Cтруктура диссертации. Диссертация состоит из введения, обзора литературы, описания материалов и методов исследований, результатов собственных исследований и их обсуждения, заключения, выводов и списка цитируемой литературы (233), в том числе 33 на русском и 200 на иностранных языках. Работа изложена на 120 страницах компьютерного текста, иллюстрирована 34 таблицами и 11 рисунками.
Автор выражает глубокую благодарность академику АН РУз Я.Х.Туракулову и директору НИИ Эндокринологии МЗ РУз профессору С.И.Исмаилову за ценные советы и поддержку при выполнении данной работы
ОСНОВНОЕ СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследований. Характеристика клинического материала. За период с 2001 по 2007 годы на базе клиники НИИ Эндокринологии МЗ РУз обследованию подвергнуты 130 женщин в возрасте от 16 до 46 лет. Обследуемые женщины были распределены на 2 группы в зависимости от состояния репродуктивной функции и ИМТ (табл.1) согласно классификации ВОЗ (1997). Группу контроля составили 10 здоровых женщин аналогичного возраста Таблица 1
Распределение женщин по ИМТ и возрасту в зависимости от состояния репродуктивной функции
| Женщины без репродуктивных нарушений (I группа) | Женщины с репродуктивными нарушениями (II группа) | Контроль-ная группа | |||||
| ИМТ(кг/м2) | 30-34,9 | 35-39,9 | >40 | 30-34,9 | 35-39,9 | >40 | 18,5-24,9 |
| К-во б-х. | 20 | 20 | 20 | 20 | 20 | 20 | 10 |
| Сред.возр. | 30,4±1,26 | 33,76±1,20 | 34,13±1,77 | 26,85±1,93 | 34,5±1,61 | 32,9±1,25 | 30,5±1,00 |
В группу больных с РН включались женщины (n=60) у которых на фоне О имелись НМФ (от дисменореи до аменореи), первичное и вторичное бесплодие, овариальная гиперандрогения, снижение либидо, выкидыши.
Диагноз устанавливали на основании жалоб, анамнеза, данных объективного обследования (антропометрия, клинико-биохимическая и гормональная оценка). Состояние яичникового звена регуляции определяли лабораторно - инструментальными методами – УЗИ яичников и матки, фолликулометрией (ФМ) и базальной термометрией (БТ). Гинекологический статус женщин оценивался совместно с гинекологами НИИ Акушерства и Гинекологии МЗ РУз (к.м.н. Азизова Ф.Т.).
Согласно поставленной цели и задачам исследования динамическое наблюдение проводилось у 40 женщин с О и РН и у 20 из них с оценкой эффективности препарата «Сиофор» (Берлин Хеми, Германия) в сроки 3 мес., 6 мес. и год. Контрольную группу составили 10 женщин аналогичного возраста не имеющих избыток веса и гинекологические проблемы.
Методы исследования
Антропометрия. Оценивали ИМТ и ИПБ согласно классификации ВОЗ 1997 г.
Ультразвуковое исследование яичников и матки с фолликулометрией (Кулаков В.И. и др., 2002) проводилось на базе НИИ Акушерства и Гинекологии МЗ РУз по стандартной методике.
Радиоиммунные методы исследования– определяли уровни ЛГ, ФСГ, эстрадиола (Э), прогестерона (П) на 7 и 21 дни цикла у женщин I группы и однократно у женщин II группы, а также оценивали базальные уровни пролактина (ПРЛ), тестостерона (Т), кортизола (К), иммунореактивного инсулина (ИРИ) и С-пептида натощак независимо от менструальной функции с использованием коммерческих наборов фирмы «Immunoteсн» (Чехия).
Иммуноферментный метод использовался для определения уровня Л в сыворотке крови. Исследование проводили в лаборатории в НИИ Иммунологии АН РУз (зав. лаб. к.м.н. Салихова Н.Н.) с использованием коммерческих наборов фирмы ВСМ-биохиммак (Россия). Нормативные показатели уровня лептина варьировали в пределах 5-15 нг/мл.
Нейроофтальмологическое исследование – оценивали состояние глазного дна, остроты зрения и полей зрения.
Рентгенологические методы исследования – проводились прицельные снимки турецкого седла, КТ гипоталамо-гипофизарной области (1-центральная поликлиника, госпиталь МВД), или МРТ (клиника ТашМА).
Оценку инсулинорезистентности проводили путем математического расчета индекса НОМА-ИР (Mathews D.R.,1985)
Биохимическим методом определяли ПГЭ (под рук. ст.н.с. лаб. диабетологии к.м.н. Шамансуровой З.М.), гликемию, оральный тест толерантности к глюкозе (ОТТГ), ЛПВП, ЛПНП, триглицеридов (ТГЛ), общего холестерина (ОХ), -липопротеидов (-ЛП).
Статистический анализ полученных результатов- проводили с помощью пакета компьютерных программ Microsoft Excel и STATISTICA-6. Достоверность различий количественных показателей определялась по методу Вилкоксона для несвязанных диапазонов. Различия между группами считали достоверными при Р<0,05. Коэффициент корреляции вычисляли методом парного корреляционного анализа.
Методы лечения. Женщины с О и РН (n=40) получали традиционную терапию (1 группа n=20) и 2 группа (n=20) женщин наряду с традиционным лечением принимала препарат «Сиофор» в дозе 500 мг 3 раза в день во время еды в течении года. Динамическое наблюдение за исследуемыми показателями проводили через 3, 6 и 12 мес.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЙ И ИХ ОБСУЖДЕНИЕ
Характеристика репродуктивных нарушений. Анализ анамнеза, жалоб и данных объективного физикального обследования к моменту обращения 60 женщин II группы выявил первичное бесплодие у 2х (3,3%), вторичное бесплодие у 8 (13,3%), СПКЯ у 22х (36,6%), синдром лактореи-аменореи у 4х (6,6%), вторичную аменорею у 10 (17%) и НМЦ у 36 (60%) женщин, в том числе у 8 (13,3%) олигоменорею, у 6 (10%) – полименорею, у 4 (7%) пройоменорею и гипоменорею, и в 2 (3,3%) случаях опсоменорею, альгоменорею, гиперменорею и метрорагии. 26 больных (43,3%) имели предменструальный синдром (ПМС), 19 снижение либидо, 22 гирсутизм (56,6%). Т.е. наиболее частыми РН при О оказались – НМЦ (60%), ПМС (43%), СПКЯ (36,6%) и снижение либидо (32%).
Показатели БТ у женщин I и II групп и выявили интересные данные. В I группе (n=60) женщин с нормальной репродуктивной функцией у 8 (13,3%) обнаружена изотермическая кривая с тенденцией к 370С, у 18 (30%) укороченная гипертермическая фаза, у 10 (16,6%) изотермическая кривая с тенденцией к 360 С и наконец у 24 (40,3%) двухфазная кривая. По сравнению со II группой у женщин без РН значительно превалировали случаи гипоовуляции - 34 больных (57%) против 7 (15,2%) во II группе. При нормальном МЦ из 60 женщин, только у 16,6% (10 больных) была сохранена нормоовуляция. У женщин II группы по результатам БТ у 18 (39,1%) установлена изотермическая кривая с тенденцией к 370С, у которых при ФМ в 6 случаях была персистенция фолликула, в 9- ановуляция в 3х – атрезия фолликула. У 10 (21,7%) имелась укороченная гипертермическая фаза, у 4 (8,6%) двухфазная кривая и наконец у 14 (30,4%) изотермическая кривая с тенденцией к 360С. И только у 6,5% (3 больных) МЦ был в норме, имел двухфазный характер и соответствующую овуляторную гипертермию, хотя клинически эти женщины имели определенные РН в виде снижения либидо и ПМС. Результаты ФМ показали высокую частоту случаев персистенции фолликула у 13 (28,2%), ановуляторных нарушений 12 (26%) и атрезии фолликула 10 (21,7%), гипоовуляторный синдром был у 7 (15,2%). Нормоовуляция выявлена у 3-х женщин (6,5%).
Итак, ФМ является неинвазивным, доступным и простым методом оценки НМЦ и процесса овуляции, информативность которой повышается при параллельном проведении с БТ.
Оценка влияния возраста манифеста и длительности О, наличия сопутствующих патологий на развитие РН показала, что период манифеста О в I группе женщин у 2х (3,3%) приходился на 12-17 лет, у 9(15%) на 17-25 лет, у 30 (50%) на 25-30 лет и у 19 (31,6%) на возраст старше 30 лет. Анализ показал, что относительно ранее начало О установлено только у 18,3% женщин, а у подавляющего большинства (81,6%) пациенток О манифестировало в возрасте старше 25 лет.
Аналогичный анализ во II группе женщин выявил следующее: у 27 (45%) манифест болезни приходился на возраст 12-17 лет, у 22 (36,6%) на 17-25 лет и наконец у 11 (18,3%) – старше 25 лет (pис.1). То есть для большинства больных данной группы (81,6%) было характерно более раннее начало болезни – в возрасте до 25 лет. Исследование влияния длительности О на фертильность выявил, что из 60 больных у 23,3% (14 больных) НМЦ появилось в начале первых трех лет болезни, у 40% (24 больных) в течении 3-5 лет и у 36,6% (22 больных) от 5 до 10 лет О, т.е. с увеличением длительности О, риск развития РН возрастал.
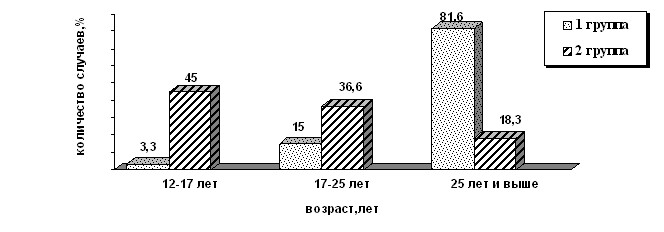
Рис.1. Период манифеста О в исследуемых группах
Исследование частоты и характера РН в зависимости от длительности болезни в I группе обнаружило, что давность О составила от 1,5 лет до 20 лет, в среднем 8,81±0,52 лет, из них у 2 (3,3%) давность О составила до 3 лет, у 7 (11,6%) от 3 до 5 лет и у 51 (85%) 5-10 лет и более. У женщин II группы давность О составила от 1 до 40 лет, в среднем 9,01±0,5 лет (pис.2).
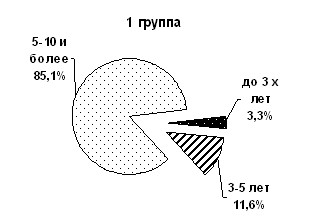
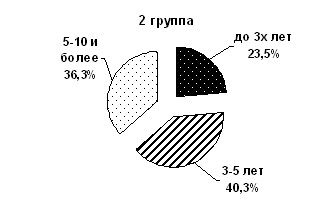
Рис.2. Распределение женщин по давности О и репродуктивной
функции
Анализ частоты встречаемости РН в зависимости от давности О показал, что на ранних этапах О первыми РН оказались НМЦ по типу гиперменореи, поли-, пройо- и альгоменореи. При увеличении длительности болезни от 3 до 5 лет, который был установлен у 40% женщин превалировали НМЦ по типу олиго-гипо и опсоменореи, в 4 случаях развилась вторичная аменорея, в 4х – вторичное бесплодие; от 5 до 10 лет и более в 6 случаях установился гипоменструальный синдром, в 6 бесплодие, причем в двух первичное, в 4х –вторичное.
Далее нами анализирована частота встречаемости РН в зависимости от ИМТ и ИПБ. Так, если НМЦ имело место у 36 больных из них 60,3% (18 больных) случаев приходилось на ИМТ 30-34,9 кг/м2, 33,3% - на II степень О и 26,6% на О III степени. Средний возраст больных на момент возникновения РН составил 31,42±1,02 лет, который также не имел четкую связь с ИМТ. Так, при ИМТ30-34,9кг/м2 он равнялся 26,85±1,93 годам, ИМТ35-39,9 кг/м2 – 34,5±1,61 годам и ИМТ40кг/м2 32,9±1,25 годам. Почти у всех больных РН возникали на четвертом году заболеваемости О в среднем через 3,3 года.
Характеристика метаболических нарушений. В соответствии с поставленными задачами исследовали показатели углеводного обмена – ОТТГ, ИРИ и С-пептид в плазме крови натощак, с подсчетом индекса НОМА-ИР в зависимости от ИМТ и состояния репродуктивной функции. При этом гликемия натощак в обеих группах не имела отклонений от нормы и ее колебания составили от 3,3 до 5,9 ммоль/л. В ходе ОГТТ в I группе женщин с ИМТ от 30 до 39,9 кг/м2 (табл.2) динамика уровня глюкозы не отличалась от контроля. ИРИ у данной категории пациентов имел четкую связь с ИМТ, так при I степени О (I подгр.) он равнялся 9,98±0,71 мкЕД/мл, с увеличением ИМТ до II степени увеличились его уровни в 2,2 раза (21,48±5,73 мкЕД/мл), степень прироста ИРИ у больных с тяжелым О был уже незначителен 2,35 раз по сравнению с II подгруппой.
Таблица 2.
Показатели углеводного обмена у женщин I (числитель) и II (знаменатель) групп в зависимости от ИМТ
| Показатели | Контроль N=10 | I подгр. N=20 | II подгр. N=20 | III подгр. N=20 | |
| ГТТ | Натощак | 4,2±0,30 | 3,7±0,16 4,54±0,13 | 4,59±0,18 4,83±0,13 | 4,45±0,17 4,75±0,15 |
| ч/з 1 час | 5,6±0,20 | 4,68±0,18 5,65±0,17 | 5,49±0,14 5,69±0,13 | 5,48±0,19 5,7±0,23 | |
| ч/з 2 час | 4,1±0,40 | 4,27±0,14 5,12±0,20 | 4,73±0,11* 5,41±0,13* | 5,25±0,14* 5,28±0,19* | |
| ИРИ (мкЕД/мл) | 6,5±1,30 | 9,98±0,71 22,85±7,61* | 21,48±5,73* 27,05±5,51* | 23,5±4,50* 29,59±4,79* | |
| С-пептид (pM) | 148,0±20,50 | 214,83±56,25* 517,1±182,30* | 447,25±132,86* 746,3±182,50* | 882,33±123,36* 1638,6±174,50 | |
| ИМТ (кг/м2) | 25,6±0,21 | 30,5±0,66 31,2±0,65 | 36,79±0,28* 36,68±0,31* | 42,8±0,48* 46,18±1,18* | |
| ИПБ | 0,65±0,01 | 0,68±0,01 0,69±0.04 | 0,8±0,02* 0,74±0,03* | 0,89±0,06* 0,88±0,02* | |
* Р<0,05 по сравнению с контролем
Уровни С-пептида у больных I группы находились в пределах нормы, хотя и значительно варьировали – от 23,75 до 2356, 67 pM (в среднем 514±71,87 pM) закономерно менялись в зависимости от ИМТ.
Следующим этапом наших исследований была характеристика метаболических нарушений по ИР. В обеих группах женщин индекс НОМА-ИР был выше нормальных значений и четко коррелировал с ИМТ. У женщин I степени О индекс ХОМА-ИР составил 1,6, II степени –4,2 и 4,4 у больных с тяжелой степенью О. Хотя из проведенных исследований явствует наличие метаболического синдрома (ИР) нами проводилась оценка информативности определения ПГЭ у 40 женщин с О и в группе контроля.
Анализ показателей углеводного обмена при О выявил повышение ПГЭ по сравнению со здоровыми лицами в 1,4 раз, при О с СПКЯ 1,23 раза соответственно. Подобные отклонения углеводного обмена и ИР указывает на их определенную роль в развитии О, так и РН. Это сочеталось с повышением постпрандиальной гликемии (ч/з 2 часа) у 27% при О и у 43% при О с СПКЯ, а также повышением уровня НвА1с у 15% и 24% соответственно. ПГЭ было повышено у женщин с 1-группы на 17% (р<0,05) и на 19% (р<0,05) 2- группы по сравнению с таковой у здоровых лиц. Результаты показали зависимость между исследованными показателями углеводов, а также более значимое повышение ПГЭ среди других показателей у наших больных. То есть ПГЭ у женщин данной группы отражает нарушение гомеостаза глюкозы в организме на ранних этапах метаболического синдрома и может использоваться в его ранней диагностике.
Исследование липидного профиля женщин с О без РН выявило следующее. В данной группе женщин колебания липидов варьировали от нормальных значений до их выраженных отклонений. При этом уровни ОХ колебались от 3,23 до 8,87 и в зависимости от ИМТ достоверно нарастали и у больных с высокой степенью О (ИМТ40кг/м2) составили 6,89±0,18, что в 1,3 раза выше его нормальных величин. При повышении ИМТ от I степени до тяжелой уровень ТГЛ и ЛПНП увеличились в 2 раза, -ЛП - в 1,2 раза. У женщин II-гр. при избыточной массе тела (I подгруппа) все фракции липидного профиля (за исключением ЛПВП) были выше по сравнению с группой здорового контроля от 1,3 раз при ОХ, до 2,7 раз при ЛПНП. Более того при нарастании массы тела до тяжелого О уровень ОХ вырос в 1,8 раз, ЛПНП в 4,1 раз, ЛПВП в 1,5 раз, ТГЛ – в 3,2 раз и -ЛП в 2,7 раз от уровня контрольных величин.
Изучение ГГЯ системы у женщин с О в зависимости от состояния репродуктивной функции. Сывороточные концентрации гонадотропинов (Гн) у женщин I-группы варьировали в зависимости от фазы менструального цикла (МЦ). Уровни ЛГ колебались от 0,90 до 26,73 и в среднем составили 10,42±0,88 IU/L, ФСГ от 1,82 до 23,4 в среднем 6,45±0,61 IU/L и ПРЛ от 1,52 до 23,89 и 9,96±0,68 pg/ml соответственно. При этом концентрации ЛГ и ФСГ в I фазе МЦ были выше контрольных величин почти в 2 раза и в среднем составили 10,42±0,88 и 6,45±0,61 IU/L, и в лютеиновой фазе их уровни равнялись 7,36±0,26 и 5,09±0,29 IU/L, что также было достоверно выше нормальных величин (р<0,05). Сопоставление уровней Гн в зависимости от ИМТ выявило, что в I фазе МЦ при ИМТ 30,0-34,9кг/м2 уровни ЛГ и ФСГ оставались повышенными по сравнению с контролем 14,48±1,77 и 10,85±1,23 IU/L (р<0,5) и по мере увеличения ИМТ имели тенденцию к снижению и при высокой степени О снизились до нормы (6,21±1,01 и 3,93±0,53 IU/L соответственно) (табл.3).
Таблица 3
Состояние гонадотропной функции у женщин с О без РН в зависимости от степени О (I гр.)
| Группы | Кол-во больных | Уровни гормонов | ||||
| ЛГ (IU/L) | ФСГ (IU/L) | Пролактин (pg/ml) | ||||
| I фаза | II фаза | I фаза | II фаза | |||
| I подгруппа | 20 | 14,48±1,77* | 8,49±0,37* | 10,85±1,23* | 7,65±0,33* | 8,53±1,42 |
| II подгруппа | 20 | 10,59±1,12* | 7,71±0,47 | 4,59±0,41 | 4,09± 0,31 | 9,84± 0,94 |
| III подгруппа | 20 | 6,21±1,01 | 5,88± 0,31 | 3,93±0,53 | 3,54±0,24 | 11,51±1,09* |
| Контроль | 10 | 6,0±0,30 | 5,9±0,50 | 3,1±0,02 | 4,6±0,08 | 6,3±1,00 |
* Р<0,05 по сравнению с контролем
В лютеиновой фазе МЦ уровни Гн достоверно отличались от контроля и в целом повторяли подобные отклонения I фазы. ПРЛ у женщин данной группы колебался от 1,49 до 24,34 pg/ml и в среднем составил 9,96± 0,68 pg/ml. Следует отметить, что сравнительное изучение уровней ПРЛ в зависимости от ИМТ выявило его повышение 8,53± 1,42 pg/ml при ИМТ 30,0-34,9 кг/м2 до 11,51±1,09 pg/ml при ИМТ более 40 кг/м2, хотя колебания ПРЛ варьировали в пределах нормальных величин.
Следующим этапом исследований было изучение состояния гормонов периферических желез - Э, П, К и Т в зависимости от ИМТ. При этом сывороточные концентрации Э колебались от 100 до 1249,48 и в среднем составили 259,53±26,12 pg/ml, П – от 11,76 до 68,73 и в среднем 30,34±1,74 нг/мл; К от 166,2 до 1059,4 в среднем 510,45±23,17 нмоль/л, Т от 0,22 до 2,42 в среднем 1,1±0,06 pg/ml.
Причем, из 60 больных первой группы у 7 (11,6%) уровни Т были в норме, у 53 (88,3%) были повышены, К в норме у 48 (80%), повышен у 12 (20%), Э у 47 (78,3%) в норме и у 13 (21,6%) понижен, П у 40 (66,6%) в норме и у 20 (33,3%) понижен.
Исследование гормонов периферических желез в зависимости от ИМТ выявило стабильно высокие уровни Т, который повышался с прогрессированием О. Так, при О I степени его концентрация в сыворотке крови была в 1,5 раза выше нормальных значений, хотя клинических проявлений гиперандрогении не было ни в одном случае. Причем при увеличении ИМТ 40 и более кг/м2 Т вырос до 1,24±0,14 pg/ml, что было в 2 раза выше нормальных величин. Уровень К в 20% случаях (4 больных) был выше нормы, у 80% (16 больных) в пределах нормы. Клинически у 3 больных имелась картина субклинического кушингоида в виде подъемов АД, диспластического распределения подкожно-жировой клечатки, стрий, появления климактерического горбика. Но у больных данной подгруппы достоверного изменения между базальными уровнями К и ИМТ не обнаружено. Э был исследован двукратно – в фолликулиновой и лютеиновой фазах МЦ. При этом в I фазе МЦ у 47(78,3 %) его уровни были в пределах нормальных значений, и у 13 (21,6%) снижены. П исследовали однократно на 21 день МЦ, который у 20 (33,3%) был снижен и у 40 (66,6%) в норме. Его уровни с увеличением ИМТ параллельно снижались и достоверно отличались от контроля. При этом установлена зависимость уровней исследуемых гормонов от ИМТ. При этом соотношение ЛГ/ФСГ во всех подгруппах больных был нормальным и колебался от 1,2 до 1,4. Уровни ПРЛ колебались от 0,2 до 23,87 нг/мл и в среднем составили 10,28 ±0,63 pg/ml.
Таблица 4
Уровни Гн и ПРЛ у женщин II гр. (n=60)
| Группы | Кол-во | Уровни гормонов | ||
| ЛГ (IU/L) | ФСГ (IU/L) | Пролактин (pg/ml) | ||
| I подгруппа | 20 | 14,0±2,37* | 9,23±1,07* | 7,87±0,87 |
| II подгруппа | 20 | 11,16±3,81* | 7,38±1,65* | 8,66±0,82* |
| III подгруппа | 20 | 5,62±0,98 | 3,64±0,36 | 14,3±1,02* |
| Контроль | 10 | 5,9 ± 0,50 | 4,6 ± 0,08 | 6,3 ± 1,00 |
* Р<0,05 по сравнению с контролем
Как видно из таблицы 4, хотя концентрация ПРЛ оставалась в пределах нормальных величин, но в целом имелась незначительная тенденция к его повышению по мере роста ИМТ. Итак, у женщин II группы имеет место тенденция к снижению уровня Гн с умеренным повышением ПРЛ.
Таблица 5
Уровень гормонов периферических желез у женщин IIгр (N=60)
| Группы | Кол-во | Уровни гормонов | |||
| Тестостерон (pg/ml) | Кортизол (нмоль/л) | Эстрадиол (pg/ml) | Прогестерон (нг/мл) | ||
| I подгруппа | 20 | 1,05±0,15 | 521,07±23,32 | 243,24±29,01* | 19,53±1,52 |
| II подгруппа | 20 | 1,2±0,11* | 646,69±46,88* | 178,36±18,99 | 16,5±1,57* |
| III подгруппа | 20 | 1,4±0,18* | 732,37±54,55* | 177,8±23,74 | 11,23±3,05* |
| Контроль | 10 | 0,5±0,01 | 345,60±24,50 | 160,34±12,40 | 21,36±0,50 |
* Р<0,05 по сравнению с контролем
Исследование состояния гормонов периферических желез - Э, П, К и Т в зависимости от ИМТ показывают, что уровни Э у женщин с РН колебались от 53,7 до 596,17 pg/ml и в среднем составили 199,8 ±14,34 pg/ml, т.е. в целом всегда оставались на уровне овуляторного пика (табл.5). С прогрессированием О уровень Э снижался с 243,24±29,01 до 177, 8±23,74 pg/ml, который сочетался пониженными уровнями П от 19,53±1,52 до 11,23±3,05 нг/мл, что соответствовал второй фазе МЦ.
Необходимо отметить, что изменения данной группы характеризовались значительной гиперандрогенией (Т до 1,4±0,18 pg/ml при норме 0,6 pg/ml) и гиперкортизолемией до 732,37±54,55 нмоль/л (при максимальной норме 660 нмоль/л) при их средних уровнях 1,22±0,09 pg/ml и 633,38±27,23 нмоль/л соответственно. Содержание общего Т и К у больных II группы было достоверно выше как по сравнению с контролем, так и I группой, что свидетельствует об активации гипоталамо-гипофизарно-надпочечниковой системы у больных с О и РН.
Итак, у женщин с РН (II гр.) по сравнению с I группой имеет место гиперандрогения, гиперкортизолемия, и повышение уровня П, сочетающиеся со сниженными концентрациями Э, хотя четко прослеживается подобная тенденция и у женщин I группы по сравнению с контролем. Это указывает на наличие возможной этапности развития репродуктивных расстройств при О.
Исследование влияния Л на состояние репродуктивной функции при О. Исследование уровня Л в группе здорового контроля колебались от 2,5 нг/мл до 29,0 нг/мл и в среднем составили 9,7±1,2 нг/мл, причём у рожавших женщин средние уровни Л были достоверно выше 8,6±1,1, по сравнению с не рожавшими 4,5±0,8. Уровни Л в данной группе были достоверно выше по сравнению с группой здорового контроля и в среднем составили 50,05 ±4,26 нг/мл против 9,7±1,2нг/мл у последних. Ввиду этого мы исследовали взаимосвязь ИМТ на состояние секреции Л и сравнили с группой здоровых женщин (табл.6).
Таблица 6
Состояние секреции Л от давности О
| Исследуемые группы | Длительность О (в годах) и уровень Л (нг/мл) | ||
| До 5 лет | 5-10 лет | > 10 лет | |
| Женщины с РН (n=47) | 32,8±2,6 N=11 | 51,6±3,0 N=20 | 64,00±4,2 n=16 |
| Женщины без РН (n=36) | 41,4±3,0 N=5 | 53,6±2,2 N=22 | 48,8±1,4 n=9 |
| Р | <0,5 | >0,5 | <0,05 |
Изучение уровня Л в зависимости от степени О показало, что с увеличением ИМТ Л возрастал достоверно; если при ИМТ 30-34,9кг/м2 он составил 37,2 нг/мл, то у больных с тяжелым О его уровни в 1,5 раза возросли и составили в среднем 55,9 нг/мл. Выявлено, что уровень Л с увеличением ИМТ растет.
Изучение влияния давности и возраста манифеста О на уровень Л выявило, отсутствие четкой связи гиперлептинемии с давностью О. При этом коэффицент корреляции между Л и давностью О составил 0,0525. Так у женщин продолжительностью О до 5 лет уровень Л составил 41,4±3,0 нг/мл, от 5 до 10 лет 53,6±2,2 нг/мл и более 10 лет – 48,8±1,4 нг/мл. Вероятно, нарушение секреции Л больше зависит от возраста манифеста О, чем от давности болезни. Ввиду этого мы анализировали возраст возникновения О в исследуемой группе женщин. Выявили, что у 2х женщин (5,6%) О манифестировало с раннего детства (3-5 лет), у 5 (13,9%) в пубертатном периоде (11-14лет), у 17 (47,2%) в возрасте 18-24 года, в период начала половой жизни и родов, и наконец, у 12 (33,3%) в послеродовом периоде. У женщин с ранним манифестом заболевания уровень Л был значительно повышен и составил 78,4нг/мл, что более чем в 2 раза превышало показатели Л у женщин с поздним началом болезни – 33,5 нг/мл. Установлена обратная отрицательная связь между уровнем Л и возрастом начала О, т.е. при увеличении возраста манифеста болезни уровень Л прогрессивно снижался (r = - 0,491). Также установлено доставерное повышение его уровней у женщин имеющих факторы повышающие риск ИР (64,2 нг/мл) по сравнению с теми у которых их нет (39,6 нг/л).
Таким образом, Л играет определенную роль в развитии и прогрессировании О и имеет четкую зависимость от степени О и возраста манифеста болезни.
Сывороточные уровни Л у женщин II-группы варьировали от 25 до 100 нг/мл со средним уровнем 56,95±4,2 нг/мл, которые достоверно отличались от контроля и I группы. При этом уровни Л зависели от ИМТ и возрастали с увеличением веса и соответственно составили 42,11±10,9, 56,1±5,6 и 65,6±6,5 нг/мл. Сравнение уровней Л у женщин I и II группы обнаружило достоверное повышение его уровня у последних при всех степенях О (р<0,05). Различия уровня Л во II группе и группе здорового контроля составило более чем в 7 раз.
Итак, уровни Л зависят от степени и давности О, и возраста манифеста болезни. Корреляционный анализ уровня Л с показателями гормонов крови у женщин I группы обнаружил (+) зависимость с ИМТ, уровнями Э, П и Т, и обратную с ЛГ, ФСГ, ПРЛ и кортизолом, подобная тенденция сохранилась и у женщин II группы. То есть уровень Л имеет одинаковую зависимость с гормонами гипофиза и периферическими железами, однако их выраженность нарастает с развитием РН.
Динамика эндокринно-метаболических показателей на фоне патогенетической терапии. Одним из задач была оценка эффективности различных методов патогенетического лечения О и РН. В 1- группе (20 больных) проводили традиционную (диета, дозированные физические нагрузки, антибактериальная, дегидратационно-метаболическая и симптоматическая) и во 2-группе (20 больных) комбинированную терапию с включением препарата “ Сиофор” в дозе 1500 мг/ сут. в 3 приема в течение года. Оценку эффективности проводимой терапии проводили через 3 мес., 6 мес. и год, оценивали ИМТ, ИПБ, гормонально-метаболические показатели и динамику РН (табл.7). На фоне традиционного лечения через 3 мес., в среднем уменьшение массы тела мы не обнаружили, а наоборот средняя масса тела выросла с 92 кг в среднем до 93,2 кг, причем уровень липидов также был стабилен, без достоверных изменений от исходных величин.
Таблица 7
Сравнительная динамика эндокринно-метаболических показателей больных с О с РН на фоне традиционной терапии и традиционной терапии+сиофор( М±)
| Исследуемый показатель | Группы больных | |||||||
| Традиционное лечение I гр(n=20) | Традиционное лечение +сиофор II гр(n=20) | |||||||
| До лече-ния | ч/з 3 мес. | ч/з 6 мес. | ч/з 1 год | До лече-ния | ч/з 3 мес. | ч/з 6 мес. | ч/з 1 год | |
| ИМТ (кг/м2) | 43,5± 1,02 | 44,1± 2,03 | 42,6± 1,60 | 41,5± 1,02 | 42,8± 1,03 | 40,2± 2,03 | 38,6± 1,02 | 36,1± 1,02 |
| ИПБ (>0,85) | 0,88± 0,01 | 0,9± 0,05 | 0,84± 0,06 | 0,82± 0,08 | 0,84± 0,20 | 0,81± 0,03 | 0,72± 0,10 | 0,7± 0,04 |
| Гирсутное число | 35,7± 1,50 | 35,2± 1,50 | 35,4± 1,30 | 35,2± 0,50 | 36,5± 1,50 | 35,5± 0,80 | 34,6± 1,00 | 30,2± 0,50 |
| ЛГ/ФСГ >2,5 | 4,4±1,40 | 4,2 ±1,50 | 4,0± 0,80 | 3,8± 0,60 | 4,8± 1,60 | 4,3± 1,50 | 3,5±0,70 | 2,8± 0,50 |
| Тестостерон >0,6 (%) | 50 | 50 | 40 | 40 | 50 | 50 | 30 | 10 |
| Прогестерон (< 2,5нг/мл),% | 50 | 50 | 50 | 40 | 65 | 65 | 50 | 30 |
| Эстрадиол (<127pg/ml),% | 60 | 60 | 60 | 60 | 70 | 70 | 50 | 20 |
| Кортизол (>250 нмоль\л),% | 65 | 65 | 60 | 50 | 75 | 75 | 40 | 10 |
| НМЦ (%) | 40 | 40 | 35 | 30 | 35 | 35 | 25 | 15 |
| Вторичная аменорея (%) | 25 | 25 | 25 | 20 | 20 | 20 | 15 | 10 |
| Первичное бесплодие (%) | 5 | 5 | 5 | 5 | 10 | 10 | 10 | 10 |
| Вторичное бесплодие (%) | 10 | 10 | 10 | 10 | 10 | 10 | 5 | 5 |
| СПКЯ(%) | 40 | 40 | 40 | 35 | 75 | 75 | 45 | 25 |
| Гликемия натощак (ммоль/л) | 5,4±0,04 | 5,2± 0,04 | 5,0± 0,02 | 4,8± 0,03 | 4,85± 0,05 | 4,75± 0,05 | 4,83± 0.02 | 4,6± 0,06 |
| Индекс НОМА-ИР | 5,54± 0,74 | 5,06± 0,56 | 4,82± 0,24 | 4,35± 0,15 | 5,71± 0,28 | 5,06± 0,34 | 3,83± 0,45 | 2,6± 0,24 |
| ПГЭ | 108,86± 2,13 | 100,45±1,56 | 99,45± 2,34 | 98,58± 1,38 | 116,48± 2,11 | 100,05± 1,08 | 88,23± 0,87 | 78,2± 1,24 |
| ОХ (ммоль/л) | 6,62± 0,04 | 6,4± 0,03 | 6,5± 0,05 | 6,1± 0,20 | 6,7±0,02 | 6,42± 0,20 | 5,84± 0,05 | 5,62± 0,03 |
| ТГ (ммоль/л) | 2,63± 0,02 | 2,5± 0,05 | 2,6± 0,03 | 2,52± 0,04 | 2,70± 0,02 | 2,52± 0,05 | 2,13± 0,25 | 2,06± 0,80 |
| ЛПНП (ммоль/л) | 4,5±0,03 | 4,4± 0,06 | 4,5± 0,01 | 4,6± 0,05 | 4,4±0,02 | 4,3± 0,02 | 4,0± 0,05 | 3,9± 0,03 |
| ЛПВП (ммоль/л) | 0,81± 0,02 | 0,90± 0,04 | 0,94± 0,02 | 0,96± 0,02 | 0,90± 0,02 | 0,94± 0,01 | 0,98± 0,01 | 1,1± 0,02 |
| -ЛП (ед) | 1,14± 0,04 | 1,22± 0,02 | 1,14± 0,04 | 1,10± 0,02 | 1,1±0,4 | 1,12± 0,02 | 1,08± 0,02 | 1,12± 0,02 |
Во II группе женщин уже через 3 мес. наметилась положительная тенденция - ИМТ снизился с 42,8 до 39,2, ИПБ с 0,84 до 0,81, хотя в биохимических показателях крови достоверных изменений не было обнаружено.
Через 6 мес. в I группе появились некоторые сдвиги; снижение ИМТ с 43,5 до 42,6 и ОХ с 6,62 ммоль/л до 6,1 ммоль/л в то время как ТГЛ, ЛПНП, ЛПВП и -ЛП находились на прежних высоких уровнях. Во II группе выявили значительное снижение веса больных на 8,9 кг и уровни липидов достоверно снизились, т.е. ОХ составил – 5,84 ммоль/л, ТГЛ-2,13, ЛПНП –4, ЛПВП –0,98 и -ЛП- 1,08.
Через год наблюдения и лечения в обеих группах достигнуты определенные успехи, которые незначительны в группе женщин традиционного лечения. Так средняя масса тела снизилась от исходного на 4,2 кг, а во второй на 15,2 (Р<0,05), ИПБ снизился с 0,88 до 0,82 и с 0,84 до 0,7 в I и II группах соответственно. Липидный профиль больных достоверно улучшился. Через год снижение массы тела сопровождалось нормализацией МЦ у 10% больных первой и 20%- второй группы. В группе женщин у которых проводилось лечение традиционным методом через год из 10 женщин с различными НМЦ выявлено нормализация фертильности у 3 женщин, из 10 женщин с СПКЯ восстановление МЦ лишь у 3 женщин, но без изменения на УЗИ. В группе женщин с комбинированной терапией (традиционной терапия + сиофор в средней суточной дозе 1500мг/сут) через год выявлено снижение веса в среднем на 15,2±0,4 кг на фоне которого из 15 пациенток с СПКЯ у 12 отмечено восстановление МЦ уже на 2-3 мес. лечения, при этом у 10 из них СПКЯ на УЗИ не выявлено, у 3 х женщин с первичным бесплодием установлена беременность, из 5 женщин с НМЦ у 3 выявлено улучшение МЦ.
ЗАКЛЮЧЕНИЕ
Выводы.
1. О является определяющим фактором в генезе РН и обуславливает высокую частоту бесплодия и аменореи. По мере нарастания степени тяжести и длительности О увеличивается риск усугубления фертильных отклонений, которые характеризуются многообразием клинико-морфологических проявлений, зависящих от ИМТ, ИПБ, давности и возраста манифеста О, сопровождающиеся нарушениями нейрогормональной регуляции фертильной функции от оккультной яичниковой недостаточности до бесплодия.
2. Высокую диагностическую ценность в выявлении РН имеет комплексная оценка неинвазивных и легкодоступных методов исследований БТ, ФМ и УЗД, которые позволили выявить случаи гипоовуляции у 57% (34 б-х), ановуляции у 30% (18 б-х), у 30% монофазную кривую, у 30% укорочение гипертермической фазы и наличие двухфазной кривой у 40,3% (24 б-х) у женщин с О без РН.
3. Установлено, что РН при О сочетаются с метаболическими нарушениями - ИР (гиперинсулинемия, повышения индекса НОМА-ИР, ПГЭ), гиперлипидемией (повышение фракций ОХ, ЛПНП, ТГЛ и -ЛП), имеющие четкий параллелизм с ИМТ.
4. Показано, что РН у женщин с О обуславливаются относительным снижением уровня Гн, с недостаточностью секреции Э, П; в сочетании с гиперандрогенией, гиперкортизолемией, а также нарушением механизма обратной отрицательной связи в ГГЯ системе в целом, которые усугубляются с увеличением ИМТ.
5. У женщин с О и РН наряду с показателями НОМА-ИР, С- пептида и ИРИ повышен уровень ПГЭ, который имеет клиническую значимость при ранней диагностике и оценки эффективности проводимой терапии.
6. Показана роль Л в регуляции репродуктивной функции при О, уровень секреции которого зависит от ИМТ и возраста манифеста О, от факторов повышающих риск ИР. Л имеет прямую зависимость с ИМТ, уровнем Э, П и Т, и обратную с ЛГ, ФСГ, ПРЛ и К.
7. Доказана эффективность препарата «Сиофор» в комплексном лечении О и РН у женщин, который способствует снижению ИМТ, улучшению гормональных показателей и репродуктивного статуса; снижает метаболические показатели (индекс НОМА-ИР, ПГЭ), что доказывает ключевую роль ИР в патогенезе эндокринно-метаболических нарушений у обследуемых женщин.
Практические рекомендации
1. Для профилактики развития РН у женщин фертильного возраста при О и необходимо систематическое обследование методом БТ, ФМ и УЗД 1 раз в год.
2. С целью ранней диагностики ИР у женщин с О и РН наряду с индексом НОМА-ИР, ИРИ, рекомендовано определени ПГЭ и Л в крови, которые являются предикторами развития инфертильности, позволяющие определить патогенетически обоснованную терапию имеющихся факторов риска О на ранних этапах болезни.
3. Рекомендовано включение препарата «Сиофор» в комплексное лечение женщин с О, с О и РН наряду с общепризнанными методами – диетой, дозированными физическими нагрузками и медикаментозной терапией, так как он способствует достоверному улучшению эндокринно-метаболических нарушений – снижению ИМТ, ИПБ, нормализации гормональных и метаболических показателей и улучшает прогноз заболеваемости в плане фертильности.
4. Рекомендована оценка эффективности терапии эндокринно-метаболических нарушений у женщин с О и РН препаратом «Сиофор» с помощью ПГЭ каждые 3 месяца.
Основное содержание диссертации изложено в следующих работах:
1. Г.Д.Наримова, З.Ю.Халимова. Оценка состояния репродуктивной системы у женщин с гипоталамическим ожирением // Журнал «Вестник врача общей практики». - Самарканд.-2002.- №3.-C.63-65.
2. Я.Х.Туракулов, З.Ю.Халимова, И.Б.Сикиотова, Г.Д.Наримова. Сравнительная характеристика нейро-эндокринного статуса больных и синдромом поликистозных яичников и идиопатическим гирсутизмом // «Проблемы биологии и медицины». – Самарканд.-2003.- №2-1 (30).-C. 76-78.
3. Я.Х.Туракулов, З.Ю.Халимова, Г.Д.Наримова. Сравнительные уровни лептина при гипоталамическом ожирении у женщин репродуктивного возраста и у здоровых // «Проблемы биологии и медицины». – Самарканд.- 2003.- №2-1 (30).-C. 83-85.
4. Я.Х.Туракулов, З.М.Шамансурова, З.Ю.Халимова, Г.Д.Наримова, М.Х.Ахмедова, И.Б.Сикиотова. Метаболические нарушения у женщин с синдромом овариальной гиперандрогении с ожирением // «Проблемы биологии и медицины». – Самарканд.-2004.- №2 (34).-C. 67.
5. З.Ю.Халимова, Г.Д.Наримова. Состояние гипоталамо-гипофизарно-гонадного звена регуляции репродуктивной функции у женщин с ожирением // «Проблемы биологии и медицины». – Самарканд.- 2004. -№2 (34).-С. 68-70.
6. Я.Х.Туракулов, З.Ю.Халимова, Ю.М.Урманова, Д.А.Алиева, Г.Д.Наримова, А.А.Халикова. Ожирение: этиология, патогенез, диагностика, связь с репродуктивной функцией и лечение // Меж. Специализированный научно-практический журнал «Вопросы эндокринологии». - Казахстан.- 2004.- №2(2). -C.39-42.
7. Я.Х.Туракулов, З.Ю.Халимова, Г.Д.Наримова, Ю.М.Урманова. Состояние гипофизарно-гонадной оси у женщин репродуктивного возраста страдающих ожирением // Меж. Специализированный научно-практический журнал «Вопросы эндокринологии». -Казахстан.- 2004.- №3(3).-C.48-51.
8. Г.Д.Наримова, З.Ю.Халимова, Ю.М.Урманова. Клиническая оценка содержания лептина у женщин с ожирением в зависимости от репродуктивной функции // «Проблемы биологии и медицины». – Самарканд.-2005.- №2(40).-C. 90-93.
9..Х.Туракулов, З.Ю.Халимова, З.М.Шамансурова, И.Б.Сикиотова, Г.Д.Наримова, М.Х.Ахмедова. Синдром поликистозных яичников: патогенетические аспекты, ранняя диагностика, способы эффективного лечения // «Пособие для врачей».- 2003.-C.1-35.
10. З.Ю.Халимова, Г.Д.Наримова, А.М.Абдурахманова. Клинико-гормональная оценка больных с гипоталамическим ожирением // Мат.меж.конференции. «Актуальные проблемы современной эндокринологии».-Cанкт-Петербург.-2001. -C.689.
11. Z.Yu.Khalimova, Z.M.Shamansurova, I.V.Sikiotova, G.D.Narimova. Hyperandrogeny as factor manifestation of metabolic syndrome // Adstract Book, «International Symposium of tryglicerides metabolic disorders». Broadway south (USA).-2003, 10-12 Juli.-2003.-P. 36.
12. G.D.Narimova, Z.Yu.Khalimova. Comparative levels of leptin upon hypothalamic obesity and in healthy fertile females // Adstract Book, «International Symposium of tryglicerides metabolic disorders». Broadway south (USA).-2003.-10-12 Juli.- 2003.-P. 40.
13. Z.M.Shamansurova, M.Akhmedova, Z.S.Akbarov, G.D.Narimova, I.B.Sikitova. Plasma lipid disturbances at the several stage of metabolic syndrome// Adstract Book, «International Symposium of tryglicerides metabolic disorders». Broadway south (USA).-10-12 Juli..- 2003.-P. 59.
14. G.D.Narimova. «Siofor» efficacy in treatment of women with obesity and dyslipidemias. 12 th Meeting of the European NeuroEndocrine Association, (Athens-Greece).-21-24 October.- 2006.-P.54.
15. G.D.Narimova, Z.Yu.Khalimova. Neurohormonal alterations in obese women. 12 th Meeting of the European NeuroEndocrine Association, (Athens-Greece), -21-24 October.- 2006.-P.61.
16. Я.Х.Туракулов, З.М.Шамансурова, З.Ю.Халимова, Г.Д.Наримова Поглощение глюкозы эритроцитами на разных этапах метаболического синдрома. Материалы научно-практической конференции «Современные проблемы биохимии и эндокринологии» Ташкент.- 2006. -C.99-100.
17. С.И.Исмаилов, Г.Д.Наримова, З.Ю.Хaлимова. Роль лептина в репродуктивных нарушениях у женщин фертильного возраста. Материалы научно-практической конференции «Современные проблемы биохимии и эндокринологии» -Ташкент. - 2006.-C.256-257.
Р Е З Ю М Е
диссертации Наримовой Гульчехры Джуманиязовны на тему : «Половые нарушения у женщин фертильного возраста страдающих ожирением» на соискание ученой степени кандидата медицинских наук по специальности 14.00.03 –эндокринология.
Ключевые слова: ожирение (О), репродуктивные нарушения (РН), СПКЯ, метаболические нарушения (МН), инсулинорезистентность (ИР), лептин (Л), лечение.
Объекты исследования: женщины фертильного возраста с О и РН.
Цель работы: изучение состояния репродуктивной системы у женщин фертильного возраста, страдающих О и оценка значимости степени О, МН и уровня Л на нейрогормональный статус больных.
Методы исследования: клинические (антропометрия, осмотр), радиоиммунные (ЛГ, ФСГ, ПРЛ, Э, К, Т, П, ИРИ, С-пептид), иммуноферментный (Л), биохимические (гликемия, ПГЭ, ЛПНП, ЛПВП, ТГ, ОХ, В-ЛП), офтальмологические, рентгенологические (краниография, КТ/МРТ гипоталамо-гипофизарной области), инструментальные (УЗИ яичников и матки).
Полученные результаты и их новизна: доказано, что О является определяющим фактором в развитии и прогрессировании РН у женщин. При этом РН характеризуются многообразием клинико-морфологических проявлений, зависящих от ИМТ, ИПБ, давности и возраста манифеста О, сопровождающиеся нарушениями нейрогормональной регуляции фертильности от оккультной яичниковой недостаточности до бесплодия. Высокую диагностическую ценность в выявлении РН представляет комплексное проведение БТ, ФМ и УЗИ органов малого таза. У женщин с репродуктивными отклонениями О сочетается с МН (ИР, гиперинсулинемией, повышением уровня С-пептида и индекса НОМА-ИР, ПГЭ), гиперлипидемией, имеющие четкий паралеллизм с ИМТ. Доказана ключевая роль ИР при О с РН и эффективность препарата «Сиофор» в патогенетической коррекции метаболических и репродуктивных нарушений.
Практическая значимость. Выявлены ранние способ диагностики ИР и метаболических нарушений методом определения ПЭГ, который можно использовать и в целях оценки эффективности применяемой терапии. Установлена, регуляторная роль Л при О, уровень секреции которого зависит от ИМТ, возраста манифеста и давности О, от факторов повышающих риск ИР и фертильной активности. Доказана эффективность препарата «Сиофор» в лечении О, метаболических и РН.
Степень внедрения и экономическая эффективность: результаты исследования внедрены в условиях клиники и консультативной поликлиники НИИ Эндокринологии, в областных эндокринологических диспансерах и г. Ташкента.
Область применения: эндокринология, нейроэндокринология, гинекология, внутренние болезни.
Тиббиёт фанлари номзоди илмий даражасига талабгор Наримова Гульчехра Джуманиязовнанинг 14.00.03 – эндокринология ихтисослиги бўйича «Семизлик билан хасталанган фертил ёшдаги аёлларда жинсий бузилишлар» мавзусидаги диссертациясининг
И С А Ч А М А З М У Н И
Калит сзлар: семизлик (С), репродуктив бузилишлар (РБ), лептин (Л), метаболик бузилишлар (МБ), инсулинрезистентлик (ИР), даволаш.
Тадиот объекти: С билан хасталанган фертил ёшдаги аёллар.
Ишнинг масади: фертил ёшдаги С билан хасталанган аёлларнинг репродуктив тизим олатини ўрганиш ва беморларни С даражаси, МБ амда Л микдорининг нейрогормонал олатига таъсирини баолаш.
Тадиот усуллари: клиник усул - антропометрия, радиоиммун (ЛГ,ФСГ,ПРЛ,Э,К,Т,П, ИРИ, С-пептид), иммунофермент (Л), биокимёвий, инструментал (тухумдон ва бачадон УТТ), офтальмологик, рентгенологик (краниография, гипоталомо-гипофизар соа КТ/МРТ си).
Олинган натижалар ва уларнинг янгилиги: аёлларда РБ пайдо бўлиши ва ривожланишида С асосий белгиловчи омил эканлиги исботланди. РБ С даражаси, тури, давомийлиги, бошланиш даврига болилиги аниланди. РБ ларни анилашда БТ, ФМ ва УТТ усулларини биргаликда ўлланилиши юори самара бериши кузатилди. РБ бор аёлларда С ни МБ (ИР, ГИ, С-пептид, НОМА-ИР индекси, глюкозанинг эритроцитларда сўрилиши (ГЭС), гиперлипидемияга) амда уларни С даражаси билан болилиги кўрсатилди. Дисметаболик ва РБ ни патогенетик даволашда ИР аамияти ва «Сиофор» препаратини самарадорлиги исботланди.
Амалий аамияти: С билан хасталанган аёлларда ИР, МБ ва РБ нинг эрта ташхиси амда даволаш самарасини анилашда ГЭС усулини ўллаш тавсия этилди. С да Л бошарувчи вазифани бажарувчи эканлиги аниланиб, унинг С даражаси, манифест даври, С давомийлиги, ИР хавфини оширувчи омиллар ва фертиллик фаоллигига болилиги аниланди. «Сиофор» препаратини семизлик ва унда ривожланадиган РБ ва МБ ни даволашда самарадорлиги исботланди.
Тадби этиш даражаси ва итисодий самарадорлиги: олинган натижалар Эндокринология ИТИ клиникаси шароитида ва маслаат поликлиникаси амда Тошкент шаар ва вилоятлар эндокринологик диспансерларида ўлланилади.
лланиш соаси: эндокринология, нейроэндокринология, гинекология, ички касалликлар.
R E S U M E
of the thesis of Narimova Gulchekhra Djumaniyazovna for competition of scientific degree of the candidate of medicine science. Specialty 14.00.03 – еndocrinology on the subject “Sexual disorders in fertile obese women”
Key words: obesity (O), reproductive disorders (RD), metabolic disorders (MD), insulin resistance (IR), leptin (L), treatment.
Subjects of the research: fertile obese women with RD.
Aim of the research: reproductive system in fertile obese women, assessment of O degree, metabolic disorders and L level effect on neurohumoral status of the patients.
Research methods: clinical methods, such as, an anthropometry and physical examination, radioimmune methods to measure LH, FSH, PRL, estrogen, T, cortisol, progesterone, IRI, C-peptide), enzyme-linked immunosorbent assay to measure L level, biochemical methods to measure glycemia, erythrocyte uptake of glucose, LDL, HDL, triglycerides, cholesterol, beta-lipoproteins, ophthalmoscopy, radiologic methods, such as, craniography, CT/MRI of hypothalamo-hypophysial area and instrumental methods, such as, clinical ultrasound of ovaries and uterus.
The results achieved and their novelty: O has been proved a determinant in onset and progression of the female RD. The disorders are characterized with the diversity of clinical-morphological manifestations, depending on BMI, waist-to-hip ratio, duration and age of the obesity display, accompanied by disorders in neurohumoral regulation of fertility ranging from occult ovarian insufficiency to infertility. The combined basal thermometry, folliculometry and clinical ultrasound of the small pelvis organs in women with RD proved to have high diagnostic value. In women with RD the O is concomitant to MD, such as, IR (hyperinsulinemia, increase in C-peptide, NOMA-IR index, erythrocyte uptake of glucose), hyperlipidemia with distinct parallelism with BMI. Key role of IR and efficacy of siofor in pathogenic correction of metabolic and RD was shown.
Practical value: erythrocyte uptake of glucose were established to be efficient methods to be used for early diagnosing of IR and MD. Regulatory role of L in O with its secretion depending on BMI, age of O display and duration as well as on factors enhancing risk of IR progression and fertile activity was established. Efficacy of siofor in treatment of O, MD and RD was shown.
Degree of embed and economical effect: the research results are expected to be put into practice in clinics, Scientific-Research Institute of Endocrinology consultative polyclinics as well as in the endocrinological dispensaries of the Republic and Tashkent.
Sphere of usage: endocrinology, neuroendocrinology, gynaecology, general medical practice.