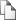Клинико-иммунохимическая оценка нарушений проницаемости гематоэнцефалического барьера у беременных с гестозом.
На правах рукописи
Галинова Ирина Леонидовна
КЛИНИКО-ИММУНОХИМИЧЕСКАЯ ОЦЕНКА НАРУШЕНИЙ ПРОНИЦАЕМОСТИ ГЕМАТОЭНЦЕФАЛИЧЕСКОГО БАРЬЕРА
У БЕРЕМЕННЫХ С ГЕСТОЗОМ.
14.00.01.–АКУШЕРСТВО И ГИНЕКОЛОГИЯ
03.00.04 - БИОХИМИЯ
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2007
Работа выполнена в ГОУ ВПО Московская Медицинская Академия им. И.М.Сеченова
НАУЧНЫЕ РУКОВОДИТЕЛИ:
Член-корреспондент РАМН, Заслуженный деятель науки РФ,
Доктор медицинских наук, профессор Сидорова Ираида Степановна.
Доктор медицинских наук Гурина Ольга Ивановна
Официальные оппоненты:
- доктор медицинских наук, профессор Зуев Владимир Михайлович
- доктор медицинских наук Рябухин Игорь Александрович
Ведущая организация:
Московский областной научно-исследовательский институт акушерства и гинекологии.
Защита диссертации состоится «____» _______________2007 г. на заседании Диссертационного совета Д.208.040.03 при Московской медицинской академии им И.М. Сеченова по адресу: 119992, г. Москва, ул. Трубецкая д.8, строение 2.
С диссертацией можно ознакомиться в библиотеке ММА им. И.М. Сеченова по адресу: 117998, г. Москва, Нахимовский проспект, д.49.
Автореферат разослан «____» ________________ 2007 г.
Ученый секретарь
Диссертационного совета
доктор медицинских наук,
профессор Александр Михайлович Шулутко
Актуальность исследования.
Несмотря на успехи, достигнутые в последние годы в профилактике, диагностике и лечении гестоза, он по-прежнему является наиболее грозным осложнением беременности, родов и послеродового периода. Актуальность проблемы гестоза определяет ряд практических факторов:
• Высокая частота гестоза, 17-24% от общего количества беременных и рожениц [И.С. Сидорова, 2003]. Частота гестоза колеблется от 6-12% у здоровых беременных и от 20 до 40% у беременных, имеющих экстрагенитальную патологию [В.Н. Серов, 2002; В.Н. Кустаров, 2000]
• Ведущее место в структуре материнской (29-35 %), а также перинатальной смертности (230-400 ‰). Каждый четвертый ребенок при этой патологии имеет последствия перенесенной гипоксии [J.M. Perlman, 2006; S. Futrakul, 2006; Ю.И. Барашнёв, 2001; Н.Н. Володин, 2001; О.И. Гурина, 2001; Е.Я. Караганова, 1996]
• Многофакторность риска развития (возраст, экстрагенитальные и нейроэндокринные заболевания, инфекция, многоплодие, наследственная предрасположенность и т.д.) [Э.К. Айламазян, 2002].
• Несвоевременная диагностика и запоздалое родоразрешение.
• Недооценка степени тяжести из-за атипичного течения и несовпадения клиники и глубоких патофизиологических сдвигов в жизненно важных органах и системах. Растет доля сочетанных гестозов (70 %) с ранними клиническими проявлениями и более тяжелым течением [D.E. Ayala, 1997; Е.И. Малахова, 1993; Е.М. Вихляева, 1982].
• Отсутствие прямой корреляционной зависимости между состоянием фетоплацентарной системы, выраженности плацентарной недостаточности и тяжести нарушения в материнском организме [А.Н. Стрижаков, 1993].
Несмотря на большое число исследований [Э.К. Айламазян, 1991; И.С. Сидорова, 2003; В.Н. Серов, 2002; Г.М. Савельева, 1998; J.P. Grander, 2001; R.C. Hermida, 2005; A. Raouf, 2002], остаются неизвестными первопричины возникновения гестоза, маркеры скорости прогрессирования патологических изменений в жизненно важных органах и системах, что ограничивает возможности лечения и реальную профилактику гестоза и поэтому требует дальнейшего изучения.
Общеизвестно, что клинические проявления гестоза развиваются только во второй половине беременности, после 22-24 недель. Время возникновения гестоза совпадает со стадией интенсивного роста и морфологического обособления высших структур головного мозга плода. Усложнение структурной организации мозга сопровождается интенсивным синтезом нейроспецифических белков (НСБ). В связи с тем, что подавляющее большинство нейроспецифических белков обладают свойствами аутоантигенов, любые нарушения проницаемости гематоэнцефалического барьера (ГЭБ) могут привести к выходу НСБ в кровеносное русло и запуску иммунологических механизмов, приводящих к поражению, прежде всего, эндотелиальных клеток сосудов (острый сосудистый эндотелиоз).
Поэтому важную роль в возникновении патологических изменений при гестозе имеют нарушения целостности ГЭБ. В связи с этим является крайне актуальным исследование проницаемости ГЭБ во время беременности, осложнённой развитием гестоза.
Целью настоящей работы явилось изучение проницаемости гематоэнцефалического барьера для НСБ у матери и плода во время беременности, осложнённой развитием гестоза, что может явиться одним из патогенетических механизмов этого осложнения. Исходя из цели исследования, в работе поставлены следующие задачи:
1. Провести анализ клинического течения беременности, осложнённой развитием гестоза различной степени тяжести.
2. Исследовать содержание и динамику основных маркёров проницаемости гематоэнцефалического барьера: нейроспецифических белков(GFAP и NSE) у здоровых женщин на протяжении физиологически протекающей беременности и при развитии гестоза.
3. Изучить роль НСБ (глиофибриллярного кислого протеина-GFAP и нейроспецифической енолазы-NSE) как маркёров проницаемости ГЭБ в оценке степени тяжести гестоза.
4. Выявить значение показателей НСБ (GFAP и NSE) при ЗВРП и гипоксии плода.
Новизна полученных результатов
- Впервые изучен феномен нарушения проницаемости гематоэнцефалического барьера для нейроспецифических белков во время беременности осложнённой гестозом, а также исследована динамика уровня GFAP и NSE как маркёров проницаемости ГЭБ при гестозе.
- Впервые определены уровни GFAP и NSE в различные сроки физиологически протекающей беременности и при гестозе.
- Впервые выявлена зависимость между уровнем GFAP и NSE и степенью тяжести гестоза, ЗВРП и гипоксией плода.
Практическая значимость работы. В ходе проведённых исследований выявлена диагностическая ценность определения НСБ в сыворотке крови у беременных с гестозом, а также их плодов и новорожденных, как объективного критерия проницаемости ГЭБ. Определение уровней НСБ в сыворотке крови у беременных позволяют более точно оценить степень тяжести гестоза, определить дальнейшую тактику ведения беременности. Содержание НСБ (GFAP и NSE) могут служить критериями в необходимости досрочного родоразрешения при тяжёлом гестозе.
Основные положения диссертации, выносимые на защиту.
- Клинико-лабораторные показатели у беременных с гестозом не всегда отражают степень его тяжести, поэтому необходимы поиски новых маркёров, позволяющих объяснить некоторые особенности этого осложнения.
- Содержание и динамика НСБ (GFAP и NSE) отражают начало развития гестоза и имеют диагностическое и прогностическое значение в его прогрессировании.
- При гестозе имеет место повышенная проницаемость гематоэнцефалического барьера, что приводит к увеличению концентрации НСБ(GFAP и NSE) у матери и плода, особенно выраженное при тяжёлом гестозе, ЗВРП и гипоксии плода.
Апробация работы и публикации.
Материалы диссертации доложены на циклах общего и тематического усовершенствования, аттестационных и сертификационных курсах акушеров и гинекологов г. Москвы. Основные положения и выводы диссертации включены в учебную программу и используются при обучении врачей-курсантов родильных домов и женских консультаций, интернов и клинических ординаторов. Результаты исследований внедрены в практику работы родильного дома № 11 г. Москвы (клиническая база кафедры акушерства и гинекологии ФППОВ ММА им. И.М. Сеченова). Апробация диссертации проведена на заседании кафедры акушерства и гинекологии ФППОВ ММА им. И.М. Сеченова 13.06.2006г. совместно с врачами родильных домов № 11 и № 27 (клинические базы кафедры). По материалам диссертации опубликовано 10 печатных работ.
Объем и структура диссертации.
Диссертация изложена на 182 страницах машинописного текста. Работа состоит из введения, 4 глав, выводов, практических рекомендаций, библиографического указателя литературы, включающего 180 отечественных и 186 иностранных источников. Работа иллюстрирована 34 таблицей, 17 рисунками.
Клиническая характеристика обследованных беременных и методы исследования.
Всего нами было обследовано 99 беременных и их плодов. Из них 25 беременных с тяжелым гестозом, 26 беременных с гестозом средней степени тяжести, 23 беременных с гестозом легкой степени тяжести. Также были обследованы и находились под наблюдением 25 здоровых беременных женщин, у которых отсутствовала клиническая картина гестоза. Согласно данным анамнеза, клинического, лабораторного и инструментального обследования, а также в зависимости от наличия факторов высокого риска развития гестоза все беременные разделены на 2 группы.
В основную группу вошли 74 беременные с характерной клинической картиной гестоза, которые были разделены на 3 подгруппы, в зависимости от степени тяжести гестоза. 1-й подгруппу (25 беременных) составили пациентки с тяжелым гестозом, поступившие в родильный дом экстренно, с выраженными клиническими признаками гестоза в сроки от 28 до 40 недель беременности. У них уровни НСБ определяли неоднократно, в зависимости от клинического течения гестоза, а также от сроков родоразрешения. Обязательно при поступлении, через 3 дня после терапии, на момент родоразрешения, а также после родоразрешения в течение 2 суток. Пациенткам проводилась комплексная терапия гестоза и фетоплацентарной недостаточности, в случае нарастания клинических признаков гестоза, ухудшения состояния плода, пациентки родоразрешались. 26 беременных с гестозом средней степени тяжести были отнесены ко 2-ой подгруппе, поступившим в родильный дом планово для лечения гестоза в сроки беременности от 32 до 40 недель. Им также проводилась комплексная терапия гестоза и фетоплацентарной недостаточности. Обследование пациенток данной группы проводилось при поступлении, затем через неделю с момента начало терапии и после родоразрешения. 3-ю подгруппу составили пациентки с легким гестозом – 23 беременных. Пациентки данной группы поступили в родильный дом для плановой госпитализации с целью родоразрешения в сроки беременности от 36 до 40 недель. Они были обследованы дважды: при поступлении и после родоразрешения. Контрольную группу составили 25 условно здоровых беременных, с неосложненным течением беременности, без клинических признаков гестоза и отсутствием экстрагенитальных заболеваний, а также без тяжелой соматической патологии. Пациентки контрольной группы находились под наблюдением от 12-18 недель беременности до 40 недель. Обследование пациенток контрольной группы проводилось неоднократно: в сроки беременности – 12 недель, 18 недель, 22 недели, 28 недель, 34 недели, на момент родоразрешения и после родоразрешения в течение 2-х суток.
Таким образом, в результате первичного анализа данных, полученных при изучении течения беременности и родов, были сформированы три подгруппы основной группы беременных с гестозом.
Основными критериями для формирования данных подгрупп явилось сочетание следующих факторов: степень тяжести гестоза (раннее начало, длительное течение и выраженность основных клинических признаков: отёки, гипертензия, протеинурия); нарушение в системе гемостаза, данные ультразвуковых исследований (наличие фетоплацентарной недостаточности). При оценке новорожденных, рождённых от матерей с гестозом учитывали оценку по шкале Апгар, массу тела при рождении, а также степень тяжести перинатальной энцефалопатии к моменту выписки или перевода в другие стационары. При этом главными критериями отбора беременных женщин в ту или иную подгруппу группу служила устойчивая динамическая связь между перечисленными факторами в течение всего периода наблюдения.
Данные распределения беременных по клиническим группам приведены в таблице № 1.
Таблица № 1. Группы и количество обследуемых беременных.
| Клинические группы | Беременные | Роженицы | Плоды |
| Основная группа: 1 подгруппа - тяжёлый гестоз. 2 подгруппа - средней степени тяжести. 3 подгруппа - гестоз лёгкой степени тяжести. | 74 25 26 23 | 74 25 26 23 | 73 25 25 23 |
| Контрольная группа. | 25 | 25 | 25 |
| Всего: | 99 | 99 | 98 |
С целью оценки степени тяжести гестоза мы использовали шкалу Goeeke, в модификации Г.М. Савельевой. Следует подчеркнуть, что особое внимание при оценке степени тяжести гестоза у беременных женщин мы уделяли следующим критериям, предложенными для оценки степени тяжести гестоза И.С. Сидоровой: раннее начало, длительное течение, выраженность клинических симптомов.
В контрольной группе возраст беременных варьировал от 16 до 35 лет и составил в среднем 26,4 ± 4,5 лет. Наибольшее число беременных в основной и контрольной группе были в возрасте от 21 до 30 лет. Возраст пациенток 1-й подгруппы основной группы был в пределах от 16 до 43 лет (в среднем 32,2 ± 5,1 лет); 2-й подгруппы – от 17 до 38 лет (в среднем 28,5 ± 5,3). Возраст пациенток 3-й подгруппы варьировал от 18 до 38 лет (в среднем 26,9 ± 4,3) (таблица № 2).
Таблица № 2. Распределение обследованных беременных по возрасту.
| Группы беременных | Возраст беременных, годы | |||||
| 20 и менее | 21-25 | 26-30 | 31-35 | Более 35 | ||
| 1-я подгруппа | Абс. | 2 | 1 | 5 | 9 | 8 |
| % | 8 | 4 | 20 | 36 | 32 | |
| 2-я подгруппа | Абс. | 1 | 7 | 8 | 5 | 5 |
| % | 3,8 | 26,9 | 30,7 | 19,2 | 19,2 | |
| 3-я подгруппа | Абс. | 1 | 10 | 7 | 4 | 1 |
| % | 4,3 | 43,4 | 30,4 | 17,3 | 4,3 | |
| Контрольная группа | Абс. | 2 | 11 | 6 | 6 | - |
| % | 8 | 44 | 24 | 24 | - | |
У большинства беременных гестоз был сочетанным и развился на фоне различной экстрагенитальной патологии. В структуре перенесенных экстрагенитальных заболеваний у беременных основной группы существенное место занимает сердечно-сосудистая патология: (нейроциркуляторная дистония по гипо- и гипертоническому типу, гипертоническая болезнь, ПМК, тромбофлебит), заболевания мочевыделительной системы (хронический пиелонефрит, мочекаменная болезнь), также нарушения со стороны эндокринной системы (заболевания щитовидной железы, сахарный диабет, нарушение жирового обмена). Обращает на себя внимание, что в значительной части наблюдений имеется сочетание 2-3 заболеваний. Таким образом, в основной группе имеет место неблагоприятный преморбидный фон для развития гестоза (таблица № 3).
Таблица №3. Экстрагенитальные заболевания у беременных основной и контрольной группы.
| Перенесенные экстрагенитальные заболевания | 1-я подгруппа, n=25 | 2-я подгруппа, n=26 | 3-я подгруппа n=23 | Контрольная группа, n=25 | ||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| Заболевания органов дыхания: | 12 | 48 | 10 | 38,5 | 6 | 26,1 | 1 | 4 |
| Хронический бронхит | 6 | 24 | 4 | 15,4 | 3 | 13,1 | 1 | 4 |
| Бронхиальная астма | 1 | 4 | 3 | 11,5 | 0 | 0 | 0 | 0 |
| Заболевания ЛОР-органов | 5 | 20 | 3 | 11,5 | 3 | 13,1 | 3 | 12 |
| Сердечно-сосудистые заболевания: | 24 | 96 | 10 | 38,4 | 4 | 17,4 | 2 | 8 |
| ПМК | 2 | 8 | 3 | 11,5 | 2 | 8,7 | 0 | 0 |
| Гипертоническая болезнь | 6 | 24 | 2 | 7,7 | 0 | 0 | 0 | 0 |
| Нейроциркуляторная дистония по гипертоническому типу | 13 | 52 | 4 | 15,4 | 1 | 4,3 | 2 | 8 |
| Нейроциркуляторная дистония по гипотоническому типу | 3 | 12 | 1 | 3,8 | 1 | 4,3 | 0 | 0 |
| Тромбофлебит | 4 | 16 | 1 | 3,8 | 3 | 13,1 | 0 | 0 |
| Заболевания эндокринной системы: | 20 | 80 | 15 | 57,7 | 7 | 30,4 | 0 | 0 |
| Сахарный диабет | 3 | 12 | 0 | 0 | 0 | 0 | 0 | 0 |
| Заболевания щитовидной железы | 7 | 28 | 5 | 19,2 | 4 | 17,4 | 0 | 0 |
| Нарушение жирового обмена | 10 | 40 | 10 | 38,5 | 3 | 13,1 | 0 | 0 |
| Заболевания желудочно-кишечного тракта: | 10 | 40 | 6 | 23,1 | 4 | 17,4 | 2 | 8 |
| Хронический гастрит | 8 | 32 | 6 | 23,1 | 3 | 13,1 | 2 | 8 |
| Желчнокаменная болезнь | 2 | 8 | 0 | 0 | 1 | 4,3 | 0 | 0 |
| Заболевания мочевыделительной системы: | 13 | 52 | 6 | 23,1 | 2 | 8,7 | 0 | 0 |
| Хронический пиелонефрит | 10 | 40 | 4 | 15,4 | 2 | 8,7 | 0 | 0 |
| Мочекаменная болезнь | 3 | 12 | 2 | 7,7 | 0 | 0 | 0 | 0 |
| Заболевания органов зрения | 4 | 16 | 9 | 34,6 | 4 | 17,4 | 0 | 0 |
| Заболевания ЦНС: | 5 | 20 | 3 | 11,5 | 1 | 4,3 | 0 | 0 |
| Диэнцефальный синдром | 3 | 12 | 3 | 11,5 | 0 | 0 | 0 | 0 |
| Сотрясения головного мозга | 2 | 8 | 0 | 0 | 1 | 4,3 | 0 | 0 |
| Оперативные вмешательства на органах малого таза | 2 | 8 | 4 | 15,4 | 0 | 0 | 1 | 4 |
У 53 (71,6%) беременных основной группы и у 7 (28%) женщин контрольной группы имеются перенесенные гинекологические заболевания, данные о которых представлены в таблице № 4.
Таблица № 4. Гинекологические заболевания, перенесенные беременными основной и контрольной группы.
| Перенесенные гинекологические заболевания | 1-я подгруппа, n=25 | 2-я подгруппа, n=26 | 3-я подгруппа, n=23 | Контрольная группа, n=25 | ||||||
| Абс. | % | Абс | %. | Абс | % | Абс. | % | |||
| Эрозия шейки матки | 11 | 44 | 16 | 61,5 | 2 | 8,7 | 3 | 12 | ||
| Нарушения менструальной функции (дисфункция яичников) | 12 | 48 | 6 | 23,1 | 6 | 26,1 | 1 | 4 | ||
| Воспалительные заболевания органов малого таза | 12 | 48 | 6 | 23,1 | 6 | 26,1 | 1 | 4 | ||
| Адреногенитальный синдром | 5 | 20 | 5 | 19,2 | 2 | 8,7 | - | - | ||
| Эндометриоз | 5 | 20 | 1 | 3,8 | 2 | 8,7 | 3 | 12 | ||
| Миома матки | 7 | 28 | 6 | 23,1 | 3 | 13 | - | - | ||
| Синдром поликистозных яичников | 3 | 12 | 3 | 11,5 | 3 | 13 | 1 | 4 | ||
| Кисты яичников | 1 | 4 | - | - | - | - | - | - | ||
| Бесплодие первичное | Гормональное | 4 | 16 | 3 | 11,5 | 3 | 13 | 1 | 4 | |
| Спаечное | - | - | - | - | - | - | - | - | ||
| Бесплодие вторичное | Гормональное | - | - | - | - | - | - | - | - | |
| Спаечное | 7 | 28 | 4 | 15,3 | 4 | 17,4 | - | - | ||
При анализе акушерско-гинекологического анамнеза обнаружены различия в генеративной функции обследуемых женщин. Количество первородящих превалировало во всех 3-х подгруппах основной группы над повторнородящими. Среди пациенток основной и контрольной группы первобеременными были, соответственно, 41 (55,4 %) и 7 женщин (28 %), повторнобеременными первородящими 14 (18,9 %) и 6 женщин (24%), повторнородящими - 19 (25,6 %) и 12 женщин (48 %).
Таблица № 5. Количество первобеременных и первородящих в группах.
| Обследуемые беременные | Контрольная группа, n=25 | 1-я подгруппа, n=25 | 2-я подгруппа, n=26 | 3-я подгруппа, n=23 | ||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| Первобеременные первородящие | 7 | 28 | 22 | 88 | 12 | 46,1 | 7 | 30,4 |
| Повторнобеременные первородящие | 6 | 24 | - | - | 4 | 15,4 | 10 | 43,4 |
| Повторнородящие | 12 | 48 | 3 | 12 | 10 | 38,4 | 6 | 26,1 |
В основной группе предшествующие беременности завершились в 13 (17,5%) наблюдениях искусственными абортами, в 10 (13,5%) - самопроизвольными выкидышами, причем у 9 (12,1%) пациенток отмечено привычное невынашивание, в 6 (8,1%) наблюдениях имели место неразвивающиеся беременности, в 4 (5,4%) наблюдениях – предшествующие беременности сопровождались гестозом различной степени тяжести. Необходимо заметить, что у пациенток контрольной группы предшествующие беременности в 3 (12%) наблюдениях осложнялись развитием гестоза, однако наступившая данная беременность развитием гестоза не осложнилась. Таким образом, не было выявлено взаимосвязи между наличием гестоза в предшествующие беременности и развитием гестоза в течение наступившей беременности.
У большинства пациенток во всех подгруппах основной группы течение данной беременности было осложненным. С целью детального изучения течения беременности и выявления начальных симптомов гестоза, а также сроков их возникновения, мы рассмотрели течение беременности по триместрам её развития (таблицы № 6-8).
Таблица № 6. Осложнения в I триместре беременности у женщин основной и контрольной группы.
| Осложнения в I триместре беременности | 1-я подгруппа, n=25 | 2-я подгруппа, n=26 | 3-я подгруппа, n=23 | Контрольная группа, n=25 | ||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| Без осложнений | 6 | 24 | 7 | 26,9 | 5 | 21,7 | 22 | 88 |
| Потеря массы тела | 9 | 36 | 5 | 19,2 | 7 | 30,4 | - | - |
| Патологическая прибавка массы тела | 3 | 12 | 2 | 7,7 | 4 | 17,4 | - | - |
| Сосудистая дистония и лабильность АД | 10 | 40 | 9 | 34,6 | 5 | 21,7 | 1 | 4 |
| Слюнотечение, рвота свыше 12 раз в сутки | 7 | 28 | 8 | 30,7 | 5 | 21,7 | 3 | 12 |
| Угроза прерывания беременности | 16 | 64 | 15 | 57,7 | 6 | 26,1 | 2 | 8 |
| Урогенитальный кандидоз | 14 | 56 | 9 | 34,6 | 5 | 21,7 | 2 | 8 |
| Кольпит бактериальной этиологии | 14 | 56 | 9 | 34,6 | 2 | 8,7 | 2 | 8 |
| ОРВИ | 4 | 16 | 3 | 11,5 | 3 | 13 | - | - |
| Предлежание хориона | 5 | 20 | 2 | 7,7 | 4 | 17,4 | 1 | 4 |
| Анемия беременных | 10 | 40 | 9 | 34,6 | 3 | 13 | 8 | 32 |
Таблица №7. Осложнения во II триместре беременности у женщин основной и контрольной группы.
| Осложнения во II триместре беременности | 1-я подгруппа, n=25 | 2-я подгруппа, n=26 | 3-я подгруппа, n=23 | Контрольная группа, n=25 | ||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| Без осложнений | - | - | - | - | 3 | 13 | 24 | 96 |
| Гестоз | 11 | 44 | 9 | 34,6 | - | - | - | - |
| Анемия | 8 | 32 | 5 | 19,2 | 5 | 21,7 | 1 | 4 |
| ФПН | 9 | 36 | 7 | 26,9 | 3 | 13 | - | - |
| Угроза прерывания беременности | 16 | 64,5 | 15 | 59,4 | 7 | 30,4 | - | - |
| Урогенитальный кандидоз | 12 | 48,8 | 6 | 25 | 8 | 34,7 | - | - |
| Кольпит бактериальной этиологии | 2 | 8 | 4 | 15,3 | 4 | 17,3 | - | - |
| ОРВИ | 3 | 12 | 2 | 7,7 | - | - | - | - |
| Обострение хр. пиелонефрита | 5 | 20 | 2 | 7,7 | - | - | - | - |
| Предлежание плаценты | 3 | 12 | 2 | 7,7 | - | - | - | - |
Для определения степени тяжести гестоза мы провели сравнение между тремя исследуемыми подгруппами, используя в качестве критериев сравнения такие показатели, как сроки появления первых симптомов гестоза и длительность течения гестоза (таблица № 9).
Таблица № 8. Осложнения в III триместре беременности у женщин основной и контрольной группы.
| Осложнения в III триместре беременности | 1-я подгруппа, n=25 | 2-я подгруппа, n=26 | 3-я подгруппа, n=23 | Контрольная группа, n=25 | ||||
| Абс. | % | Абс. | % | Абс | % | Абс | % | |
| Без осложнений | - | - | - | - | - | - | 22 | 88 |
| Анемия | 11 | 52,3 | 8 | 33,3 | 5 | 21,7 | 1 | 4 |
| Угроза преждевременных родов | 7 | 33,3 | 5 | 20,8 | 2 | 8,7 | - | - |
| Гестоз | 21 | 100 | 24 | 100 | 23 | 100 | - | - |
| Кольпит бактериальной этиологии | 8 | 38 | 6 | 25 | 6 | 26 | - | - |
| ОРВИ | 2 | 9,5 | 4 | 16,6 | - | - | 2 | 8 |
| Низкая плацентация | - | - | - | - | - | - | - | - |
| Предлежание плаценты | - | - | - | - | - | - | - | - |
| Урогенитальный кандидоз | 9 | 42,8 | 5 | 20,8 | 3 | 13 | - | - |
| Обострение хр. пиелонефрита | 3 | 14,2 | 2 | 8,3 | - | - | - | - |
| Фетоплацентарная недостаточность | 15 | 71,4 | 7 | 29,1 | 3 | 13 | - | - |
| ЗВУР плода | 7 | 33,3 | 5 | 20,8 | - | - | - | |
| Многоводие | 5 | 23,8 | 4 | 16,6 | 2 | - | - | |
| Маловодие | 4 | 19 | 3 | 12,5 | 1 | - | - | |
Таблица № 9. Сроки появления первых симптомов гестоза
| Сроки появления первых симптомов гестоза | 1 подгруппа n-25 | 2 подгруппа n-26 | 3 подгруппа n-23 |
| До 30 недель | 13 (52%) | 2 (7,7%) | - |
| 30 – 35 недели | 6 (24%) | 10 (38,4%) | 1 (4,3%) |
| 36 - 40 недель | 2 (8%) | 14 (53,8%) | 22 (95,6%) |
Как видно из приведенной таблицы в подгруппе с тяжёлым гестозом у 13 (52 %) беременных наблюдается раннее начало гестоза – до 30 недель беременности. У 14 женщин (53,8%) беременных 2 подгруппы гестоз развился в сроке беременности 36-40 недель, но у 10 беременных (38,4%) гестоз развился в сроки беременности от 30 до 35 недель, что, по-видимому, и обусловило во многом его степень тяжести.
Следует отметить, что у большинства беременных 3 подгруппы гестоз развился после 36 недель – 22 (95,6%), что обуславливает его непродолжительное течение.
При поступлении в родильный дом у беременных были диагностированы различные клинические признаки гестоза (таблица № 10).
В 1 подгруппе у 9(36%) беременных отмечалось повышение АД с протеинурией, гипертензия на фоне отёков встречалась в меньшей степени – 4 (16%), при этом у всех беременных в данной подгруппе отёки имели максимальную выраженность. В данном случае у 4 беременных наблюдалась анасарка. Отёки с протеинурией встречались реже – 2(8%). Классическая триада симптомов гестоза наблюдалась у 4 (16%). У 5 (20%) беременных данной было состояние преэклампсии. В 1 (4%) наблюдении была эклампсия.
Обращает на себя внимание, что при тяжёлом гестозе отмечается более выраженный гипертензионный синдром, он может сочетаться с протеинурией и в меньшей степени с отёками. В нашем наблюдении при сочетании гипертензии с отёками, отёки имели максимальную выраженность и носили характер анасарки.
Таблица № 10. Клинические проявления гестоза.
| Клинические симптомы | 1-я подгруппа n-25 | 2-я подгруппа n-26 | 3-я подгруппа n-23 |
| Патологическая прибавка массы тела и (или) видимые отеки + протеинурия | 2 (8%) | 5 (19,2%) | 18 (78,2%) |
| Повышение АД + отеки | 4 (16%) (анасарка) | 3 (11,5%) | 2 (8,7%) |
| Повышение АД + протеинурия | 9 (36%) | 9 (34,6%) | 1 (4,3%) |
| Классическая триада симптомов | 4 (16%) | 9 (34,6%) | 2 (8,7%) |
| Преэклампсия | 5 (20%) | - | - |
| Эклампсия | 1 (4%) | - | - |
У беременных с гестозом средней и тяжелой степени, по сравнению с легкой, отмечались более высокие цифры АД; в анализах мочи, кроме протеинурии, были обнаружены изменения в осадке: наличие гиалиновых и зернистых цилиндров.
У беременных 2 подгруппы в равной степени встречалась классическая триада симптомов – 9(34,6%) и сочетание гипертензии с протеинурией – 9 (34,6%).
У беременных 3 подгруппы чаще наблюдалась патологическая прибавка массы тела и протеинурия (следы белка) – 18 (78,2%). Гипертензия в сочетании с протеинурией наблюдалась в одном случае – 1 (4,3%).
У 74 пациенток роды произошли в различные сроки беременности: от 37 до 40 недель в 3 подгруппе; от 31 до 40 недель во 2 подгруппе, от 28 до 40 недель в 1 подгруппе. У большинства (45 из 74) рожениц роды произошли через естественные родовые пути; у 29 из них – без осложнений. У пациенток контрольной группы роды без осложнений самопроизвольные в срок.
Таблица №11. Методы родоразрешения.
| Метод родоразрешения | 1 подгруппа, n-25 | 2 подгруппа, n-26 | 3 подгруппа, n-23 |
| Самопроизвольные роды: | |||
| Физиологические | - | 11 (42,4%) | 18 (78,2%) |
| Патологические | 8(32%) | 5 (19,2%) | 3(13,1%) |
| Кесарево сечение: | |||
| Плановое | 3 (12%) | 5 (19,2%) | 2 (8,7%) |
| Экстренное | 14 (56%) | 5 (19,2%) | - |
Масса новорожденных в 1-й подгруппе составила в среднем 2775 ± 52г, во 2-й подгруппе - 3085 ± 45г, в 3 подгруппе 3326 ± 36г. В контрольной группе средняя масса новорожденных была 3429 ± 67 г. Средняя масса новорожденных из 1-й подгруппы достоверно ниже, чем во 2-й, 3-й подгруппах и контрольной группе (р<0,05). Гипотрофия имела место в 12 (48 %) наблюдениях 1-й подгруппы и в 5 (19,2 %) наблюдениях 2-й подгруппы. В 3 подгруппе гипотрофии у плодов и новорожденных детей не было.
Все дети в контрольной группе родились в удовлетворительном состоянии с оценкой по шкале Апгар 8/8 и 8/9 баллов (таблица № 12).
Таблица № 12. Оценка новорожденных по шкале Апгар
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
В 1-й подгруппе были дети, родившиеся в тяжелом и крайне тяжелом состоянии. Это связано, прежде всего, с высоким процентом преждевременного родоразрешения в связи с тяжестью гестоза. Тяжесть состояния детей при рождении была обусловлена в основном тяжелой антенатальной и интранатальной гипоксией на фоне морфофункциональной незрелости, задержки внутриутробного развития, сопровождавшимися выраженными нарушениями дыхания, системной и церебральной гемодинамики. У всех новорожденных контрольной группы осложнений в раннем неонатальном периоде выявлено не было. Осложнения раннего неонатального периода у новорожденных основной группы представлены в таблице № 13.
Таблица №13. Осложнения раннего неонатального периода у новорожденных основной группы.
| ||||||||||||||||||||||||||||||||||||||||||||||||
Иммуноферментный анализ НСБ.
Для оценки проницаемости ГЭБ у обследованных групп беременных женщин и новорожденных детей определяли в сыворотке крови концентрации НСБ: нейроспецифичекской енолазы – NSE и глиофибриллярнокислого протеина – GFAP. С целью количественного определения исследуемых НСБ в сыворотке крови был использован разработанный в лаборатории иммунохимии ГНЦССП им. В.П. Сербского вариант твердофазного («сэндвич» - вариант) иммуноферментного анализа.

Разработанные диагностические иммуноферментные тест-системы анализа GFAP и NSE имели предел чувствительности 1 нг/мл и позволяли специфично, достоверно и надежно выявлять исследуемые НСБ в диапазоне концентраций от 1 до 128 нг/мл. Калибровочные кривые определения НСБ приведены на рисунках 2 и 3.
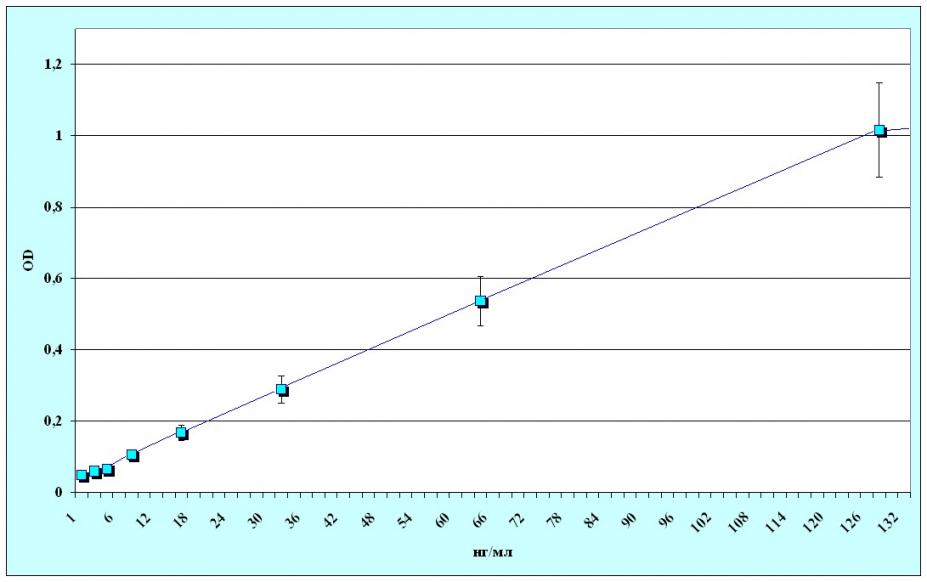
Рисунок 2. Калибровочная кривая иммуноферментного определения GFAP.
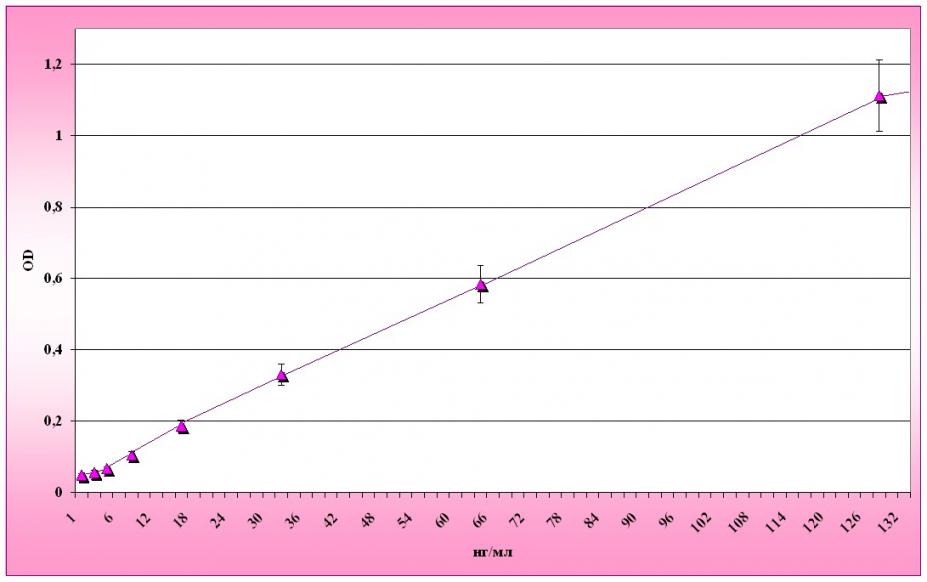
Рисунок 3. Калибровочная кривая иммуноферментного определения NSE.
Статистическая обработка полученных результатов проведена по правилам вариационной статистики с вычислением вероятностей случайности по Стъюденту.
Результаты исследования и их обсуждение.
Исследование проницаемости гематоэнцефалического барьера у здоровых беременных.
Во всех исследуемых подгруппах мы изучали динамику уровней GFAP и NSE, проводили сравнение с изменением концентраций данных НСБ в сыворотке крови беременных контрольной группы. В ходе проведённых исследований было установлено, что концентрация GFAP у здоровых беременных женщин в среднем составляла 4,0 ± 0,09 нг/мл, NSE – 12,4 ± 1,01 нг/мл (рисунок 4).
Рисунок 4. Концентрация GFAP и NSE у здоровых женщин с неосложнённым течением беременности
Следует отметить, что анализ НСБ в сыворотке крови здоровых беременных женщин проводился в различные сроки беременности. При этом не было выявлено повышение концентрации исследуемых НСБ ни на одном сроке беременности.
С учетом того, что у здоровых женщин уровни GFAP не превышали 4,0 нг/мл, а NSE 12,4 нг/мл, эти значения были приняты нами за пороговые уровни. В связи с тем, что у здоровых небеременных женщин концентрации GFAP также составляют 4,0 нг/мл, а NSE – 12нг/мл, можно сделать вывод, что у здоровых беременных проницаемость ГЭБ не отличается от таковой у небеременных женщин и остаётся стабильной на протяжении всей беременности.
Таблица № 14. Динамический анализ НСБ у здоровых беременных в различные сроки беременности.
| Концентрация НСБ | Срок беременности (недели) | |||||
| 18 | 22 | 28 | 32 | 36 | 38 | |
| GFAP, нг/мл | 1,1±0,2 | 2,4±0,4 | 2,4±0,7 | 3,1±0,2 | 4,01±0,1 | 3,99±0,03 |
| NSE, нг/мл | 11,1±0,21 | 12,4±0,41 | 11,1±0,72 | 11,2±0,21 | 10,4±0,11 | 12,4±0,03 |
Исследование проницаемости ГЭБ у беременных с гестозом.
При обследовании сыворотки крови беременных с гестозом было выявлено статистически достоверное повышение концентраций нейроспецифических белков (GFAP и NSE) по сравнению с таковыми у здоровых беременных (p<0,05).
Таблица № 15. Иммуноферментный анализ GFAP и NSE в сыворотке крови здоровых беременных и беременных с гестозами различной степени тяжести.
| Концентрации НСБ | Здоровые беременные | Беременные с гестозом | ||
| Легкой степени | средней степени | Тяжелой степени | ||
| GFAP, нг/мл | 4,0 ± 0,09 | 4,48 ± 1,15 | 6,91 ± 1,12 | 10,6 ± 1,08 |
| NSE, нг/мл | 12,4 ± 0,05 | 13,1 ± 1,56 | 15,1 ±1,28 | 19,2 ± 1,2 |
В сыворотке крови беременных с гестозом концентрации GFAP и NSE выше, чем у здоровых беременных. При этом необходимо отметить, что чем тяжелее протекал гестоз, тем выше концентрация исследуемых НСБ в сыворотке крови у беременных.
Так, у беременных с лёгким гестозом уровень GFAP составил 4,48 ± 0,09 нг/мл, с гестозом средней степени тяжести отмечалось нарастание концентрации до 6,91± 1,12 нг/мл. У беременных с тяжёлыми формами гестоза уровень GFAP составлял 10,6 ± 1,08нг/мл.
Уровень НСБ у беременных в сыворотке крови с гестозом повышается не раньше 22 недель беременности. Ни в одной исследуемой пробе концентрации GFAP и NSE не были достоверно выше уровня контрольной группы на сроке беременности до 22 недель. Достоверное увеличение концентрации исследуемых НСБ происходит лишь после 22 недель беременности.
Рисунок 5. Динамическое исследование концентраций GFAP и NSE у беременных с гестозом в зависимости от срока беременности.
Начиная со второй половины беременности (свыше 22 недель) отмечалось постепенное увеличение уровней GFAP и NSE в сыворотке крови у беременных с гестозом (рисунок 5).
Динамика уровней GFAP и NSE у беременных 2-й подгруппы имела аналогичный характер (рис. 6 и 7), однако во всех исследуемых интервалах содержание данных белков было достоверно выше, чем у беременных 3-й подгруппы (с гестозом легкой степени) и группы контроля.
Динамика изменения концентраций данных белков у беременных 1-й подгруппы имела несколько иной характер, чем у беременных 3-й и 2-й подгрупп (рис. 6 и 7): до 28 недель беременности достоверных различий со 2-й и 3-й группами не выявлено, после 28 недель беременности отмечается постепенное увеличение концентрации GFAP от 7,56 ± 3,74 нг/мл до 10,7± 2,35 нг/мл и NSE – от 18,9±3,74 нг/мл до 19,1 ± 1,22. Максимальные концентрации НСБ зафиксированы в сроке беременности от 32 до 38 недель и составили для GFAP – 10,6 ±1,08 нг/мл, для NSE – 19,2 ±1,2 нг/мл. По сравнению с уровнями исследуемых НСБ у беременных 2 и 3 подгрупп, концентрации GFAP и NSE у беременных 1 подгруппы оставались достоверно выше до окончания всего периода наблюдения.
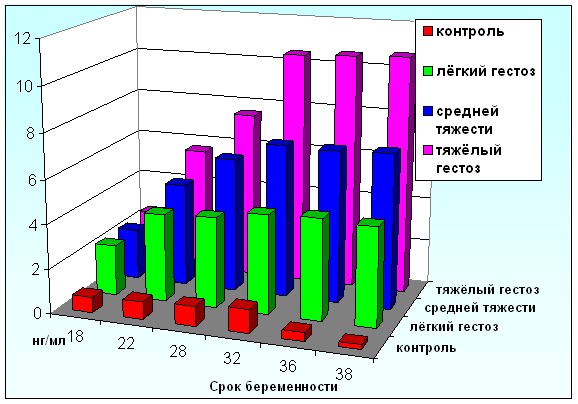
Рисунок 6. Динамический иммуноферментный анализ GFAP у беременных исследуемых групп.
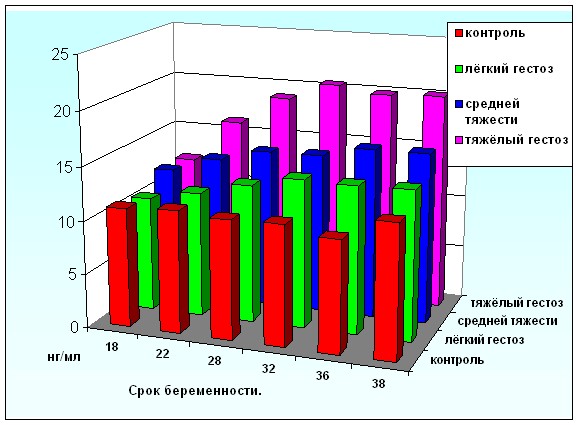
Рисунок 7. Динамический иммуноферментный анализ NSE у беременных исследуемых групп.
Исследование проницаемости гематоэнцефалического барьера у беременных с различными клиническими проявлениями гестоза.
В исследуемых группах были различные проявления гестоза. Мы исследовали концентрации GFAP и NSE при различных клинических проявлениях гестоза: эклампсии, выраженной гипертензии с протеинурией, отеках. Так при эклампсии, а также при выраженной гипертензии с протеинурией наблюдается достоверное повышение концентраций и GFAP, и NSE в сыворотке крови беременных (рисунки 8 и 10). При отёках повышение уровней исследуемых НСБ было достоверным лишь при анасарке (рисунок 9).
В 1-й подгруппе (у беременных с тяжёлым гестозом) уровень GFAP достоверно повышался в сыворотке крови беременных с эклампсией, и составил 11,1 ± 1,74 нг/мл, у беременных с преэклампсией – 10,9 ±1,64 нг/мл. Среди других клинических признаков гестоза, наиболее высокие уровни GFAP и NSE наблюдались при сочетании гипертензии и протеинурии. При сочетании отёков и гипертензии концентрация GFAP составляла 9,1 ± 1,49 нг/мл, NSE – 18,3 ± 1,12 нг/мл. При сочетании отёков с протеинурией уровни GFAP составлял 8,8±1,45 нг/мл, NSE – 18,1 ± 1,23 нг/мл, при этом достоверно не отличались от концентраций исследуемых белков в группах 2-й и 3-й.
У беременных 2 подгруппы (гестоз средней степени тяжести) наблюдались следующие закономерности: наиболее высокие концентрации и GFAP, и NSE были также при сочетании гипертензии и протеинурии – уровень GFAP повышался до 6,99 ± 1,79 нг/мл, NSE – до 20,1 ± 1,23 нг/мл. При отсутствии гипертензии, а лишь при сочетании отёков и протеинурии уровни исследуемых НСБ были несколько ниже и составляли для GFAP – 4,99 ± 1,27 нг/мл, для NSE – 14,9 ± 0,09 нг/мл.
В 3 подгруппе (беременных с гестозом лёгкой степени тяжести) преобладали из клинических признаков гестоза в основном патологическая прибавка массы тела (отёки) и протеинурия. Уровни НСБ при лёгком гестозе незначительно превышали концентрации этих белков в группе здоровых беременных и составляли для GFAP – 4,49 ± 0,2 нг/мл; для NSE – 13,9 ± 1,11 нг/мл.
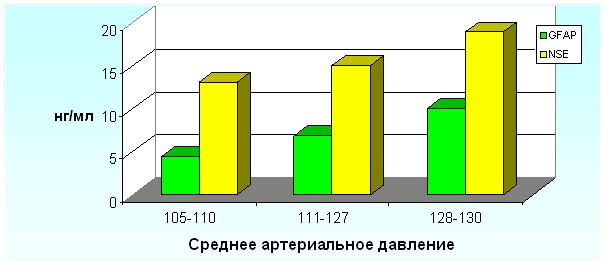
Рисунок 8. Сравнительный анализ концентраций GFAP и NSE в зависимости от гипертензивного синдрома при гестозе.
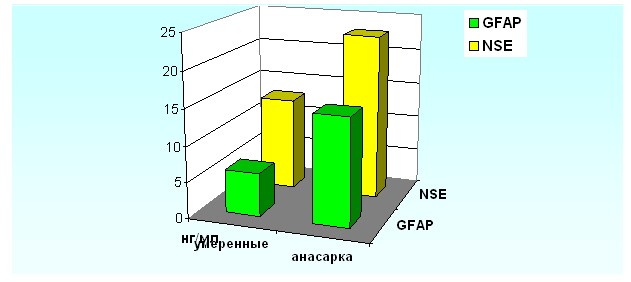
Рисунок 9. Сравнительный анализ концентраций GFAP и NSE в зависимости от отёчного синдрома при гестозе.
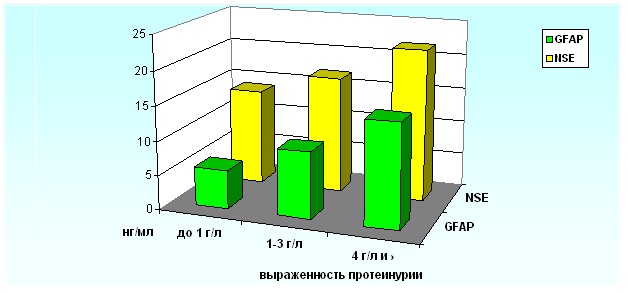
Рисунок 10. Сравнительный анализ концентраций GFAP и NSE в зависимости от выраженности протеинурии.
Таким образом, в результате проведенных исследований, нами была выявлена прямая корреляционная зависимость концентраций исследуемых НСБ (GFAP и NSE) от степени тяжести гестоза и длительности его течения. Наиболее высокие концентрации этих НСБ были выявлены у беременных с тяжёлым течением гестоза, а также у тех беременных, у которых первые симптомы гестоза развились до 30 недель беременности.
Кроме того, нами была установлена зависимость концентраций GFAP и NSE в сыворотке крови от сроков появления первых симптомов гестоза.
Как видно из данных таблицы 16, наиболее высокие уровни исследуемых НСБ были обнаружены у тех беременных, у которых гестоз имел наиболее раннее начало и длительное течение.
Таблица 16. Сравнительный анализ уровней GFAP и NSE в зависимости от срока появления гестоза.
| Сроки появления первых симптомов гестоза | Концентрации GFAP (нг/мл) | Концентрации NSE (нг/мл) |
| До 30 недель | 11,9±2,1 | 19±1,2 |
| 30 – 35 недели | 8,1±1,1 | 14,7 ±0,08 |
| 36 – 40 недель | 5,1±1,5 | 13,2 ± 0,1 |
Исследование проницаемости ГЭБ для GFAP и NSE у плодов и новорожденных, рождённых от матерей с гестозом.
Известно, что к 28 неделям внутриутробного развития плода завершается процесс структурно-функционального становления ГЭБ. Одной из задач нашего исследования являлось исследовать проницаемости ГЭБ для GFAP и NSE у новорожденных детей, матери у которых перенести гестоз различной степени тяжести.
В связи с этим, мы проводили исследование концентраций GFAP и NSE в сыворотке пуповинной крови новорожденных. Было выявлено, что у новорожденных, рожденных от матерей без проявлений гестоза при рождении уровни GFAP не превышали 4.0 ± 0,02нг/мл, а NSE – 12,8 ± 0,03 нг/мл и не менялись на протяжении раннего неонатального периода. В тоже время, концентрации GFAP и NSE в сыворотке крови детей, рожденных от матерей с гестозами различной степени тяжести были достоверно выше, чем у новорожденных контрольной группы (таблица 17).
Таблица 17. Результаты иммуноферментного анализа GFAP и NSE в сыворотке пуповинной крови новорожденных.
| Исследуемые НСБ | Здоровые новорожденные (контрольная группа) | Новорожденные от матерей с гестозами (основная группа) | ||
| легкой степени | средней степени | тяжелой степени | ||
| NSE, нг/мл | 12,8±0,03 | 13,4±1,11 | 15,9±1,12 | 19,5±1,12 |
| GFAP, нг/мл | 4,0±0,02 | 4,9 ± 1,14 | 5,4 ± 2,14 | 9,3 ± 1,56 |
Кроме изучения зависимости уровней НСБ в сыворотке крови новорожденных детей от степени тяжести гестоза у матери, мы исследовали зависимость концентраций GFAP и NSE от массы тела новорожденных при рождении. Нами было выявлено, что при более низкой массе тела новорожденных отмечаются более высокие концентрации исследуемых НСБ (рисунок 11). Так, у новорожденных с массой тела при рождении ниже 2200 г. концентрация GFAP составила 8,4 ± 0,94 и была достоверно выше, чем у детей с массой тела при рождении более 3500 г. Уровень NSE у детей с массой тела при рождении менее 2200 г. составил 19,5 ± 1,38 нг/мл и также был достоверно выше, чем у новорожденных с массой тела более 3500 г.
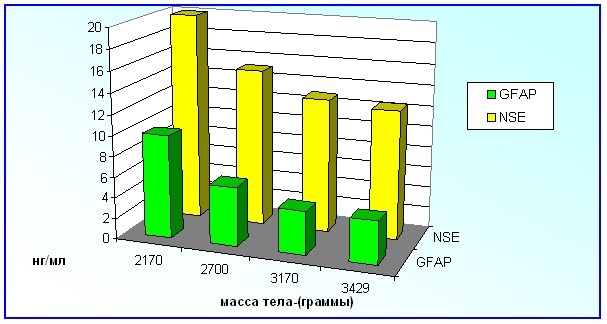
Рисунок 11. Сравнительный анализ концентраций GFAP и NSE у новорожденных с различной массой тела при рождении.
При клиническом анализе исходов беременности, осложнённой развитием гестоза, наблюдается высокая частота перинатальных осложнений различного генеза: гипоксически-ишемическое поражение ЦНС различной степени тяжести, гипертензионный синдром и судорожный синдром – имели место у 50 % новорожденных 1-й подгруппы, у 35 % детей 2-й подгруппы и у 15 % детей 3 подгруппы. У новорожденных в контрольной группе поражений ЦНС не наблюдалось.
ВЫВОДЫ:
- При анализе клинического течения беременности, осложнённой гестозом, выявлено, что клинико-лабораторные показатели не всегда отражают истинную степень тяжести этого осложнения. Наиболее значимыми факторами являются раннее начало (до 30 недель беременности) и длительность течения гестоза (свыше 4 недель).
- У здоровых беременных при неосложнённом течении беременности содержание НСБ не превышает пороговых значений (до 4 нг/мл для GFAP и до 12,0 нг/мл для NSE), что свидетельствует об отсутствии повышенной проницаемости гематоэнцефалического барьера матери и плода.
- У беременных с развившимся гестозом НСБ в сроки до 22-24 недель беременности также не определяются. Однако после этого срока их содержание повышается, что совпадает с развитием выраженных клинических признаков гестоза (артериальная гипертония и протеинурия).
- Степень тяжести гестоза имеет прямую пропорциональную корреляцию с высоким уровнем содержания НСБ, отражающих нарушение проницаемости гематоэнцефалического барьера матери и плода.
- Наиболее высокие значения НСБ выявлены при рано начавшемся (до 30 недель) и длительно текущем гестозе, сопровождающемся ЗВРП и гипоксией плода.
- Высокие показатели содержания НСБ: GFAP и NSE в сыворотке крови беременных с гестозом и быстрое их повышение являются неблагоприятным прогностическим признаком, так как свидетельствуют о быстром прогрессировании гестоза.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ.
- Определение содержания НСБ(GFAP и NSE) в сыворотке крови у беременных позволяет наиболее своевременно диагностировать развитие гестоза, более точно определить степень тяжести гестоза и оценить эффективность профилактических и лечебных мероприятий.
- Высокая специфичность метода, малые количества сыворотки, необходимые для определения уровня данных нейроспецифических белков позволяют использовать количественный анализ GFAP и NSE для выделения групп "высокого риска" по развитию и неблагоприятному течению гестоза.
3.Количественный иммуноферментный анализ НСБ (GFAP и NSE) может иметь прогностическое значение, позволяющее контролировать эффективность проводимой терапии и определять тактику ведения беременных (пролонгирование или родоразрешение).
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Галинова И.Л. Роль нейроспецифических белков головного мозга плода в развитии гестоза.//Актуальные вопросы клинической медицины, 2004 г, стр. 34-37.
- Галинова И.Л. Роль плацентарной недостаточности в развитии гестоза.// Актуальные вопросы клинической медицины, 2004 г, стр. 37-40.
- Сидорова И.С., Дмитриева Т.Б., Чехонин В.П., Гурина О.И., Галинова И.Л. Роль НСБ в развитии гестоза. // Вопросы гинекологии, акушерства и перинатологии том 4, №3 2005г, стр. 24-30.
- Сидорова И.С., Галинова И.Л. Применение мембраностабилизаторов в лечении гестоза. // ХII Российский национальный конгресс «Человек и лекарство», 2005г, стр. 44
- Сидорова И.С., Галинова И.Л. Современные аспекты эиопатогенеза гестоза. // Сборник материалов форума «Новые технологии в диагностике и терапии гинекологических заболеваний и нарушений полового развития у девочек» НЦА и Г РАМН, 2005г, стр.331-333.
- Сидорова И.С., Галинова И.Л. Значение нарушения проницаемости ГЭБ и плацентарного барьера для нейроспецифических белков в развитии гестоза. // Сборник научных работ ФППОВ, 2005г, стр. 141-143.
- Сидорова И.С., Галинова И.Л. Гестоз лёгкой степени тяжести.// Методические указания по ведению беременных с гестозом лёгкой степени тяжести в женской консультации.// Методическое пособие. Издательство «МИА», 2005 г, 16 стр.
- Сидорова И.С., Галинова И.Л., Боровкова Е.И. Значение нарушения проницаемости ГЭБ у беременных с гестозом. // Материалы VII российского форума «Мать и дитя», 2005, стр. 172-173.
- Сидорова И.С., Дмитриева Т.Б., Чехонин В.П., Гурина О.И., Галинова И.Л. Исследование проницаемости ГЭБ у беременных с гестозом. // Акушерство и гинекология №5 2006г, стр. 15-17.
- Сидорова И.С., Дмитриева Т.Б., Чехонин В.П., Гурина О.И., Галинова И.Л. Роль НСБ головного мозга плода в развитии гестоза. // Материалы 1 Международного конгресса по репродуктивной медицине, 2006г, стр. 225-226.