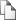Использование формулы Шкарина предполагает, что ребенок в возрасте 8 недель (2 месяцев) должен получать 800 мл молока в сутки.
На каждую неделю, недостающую до 8 недель - на 50 мл меньше смеси: 800 - 50 х (8 – n), где n – число недель жизни ребенка.
На каждый месяц после 2-х месяцев - на 50 мл смеси больше: 800 +50 х (n-2), где n – число месяцев жизни ребенка.
При расчете питания любым способом необходимо помнить, что его суточный объем у детей первого полугодия жизни не должен превышать 1000 мл, во втором полугодии – 1000 – 1100 мл.
Важнейшая роль в пропаганде грудного вскармливания отводится врачам и медицинским сестрам, которые должны активно поощрять семейную и социальную поддержку грудного вскармливания, обеспечивать родителей полной информацией о его всестороннем положительном влиянии на организм ребенка и преимуществах перед детскими молочными смесями.
Основополагающая роль при пропаганде грудного вскармливания отводится врачам, которые должны активно поощрять семейную и социальную поддержку грудного вскармливания, обеспечивать родителей полной информацией о его всестороннем положительном влиянии на организм ребенка и преимуществах перед детскими молочными смесями.
В соответствии с международной программой грудного вскармливания, принципы которой сформулированы в декларации ВОЗ/ЮНИСЕФ «Охрана, поощрение и поддержка практики грудного вскармливания», где изложены десять принципов успешного грудного вскармливания, в России была разработана программа поддержки грудного вскармливания, утвержденная Минздравом РФ, а также ряд других нормативно-методических документов. Согласно этим документам, в лечебно-поликлинических учреждениях родовспоможения и детства рекомендуется проводить следующую работу по поддержке естественного вскармливания:
- иметь доступную печатную информацию, касающуюся практики грудного вскармливания, которую следует регулярно доводить до сведения всего медицинского персонала;
- информировать всех беременных женщин о преимуществах грудного вскармливания и необходимости раннего прикладывания новорожденного ребенка к груди матери (в течение первых 30 минут после родов);
- обеспечивать круглосуточное совместное пребывание матери и ребёнка в палате «мать и дитя» родильного дома и поощрять грудное вскармливание по требованию ребенка в домашних условиях;
- обучать матерей технике кормления ребенка грудью и сохранения лактации;
- стремиться к проведению в течение первых 4-6 месяцев жизни исключительно грудного вскармливания, то есть, не давать здоровым новорожденным детям никакой пищи, кроме грудного молока;
- обеспечивать преемственность в работе женской консультации, акушерского стационара и детской поликлиники.
Эти мероприятия необходимо проводить с учетом состояния здоровья, как матери, так и ребенка. Следует остановить на вопросах допаивания детей на исключительно грудном вскармливании. Они необходимо только больным детям, особенно при заболеваниях сопровождающихся высокой лихорадкой, диарей, рвотой, выраженной гипербилирубинемии, а также высокой температуре окружающей среды.
Противопоказания к раннему прикладыванию к груди со стороны матери:
- оперативное вмешательство в родах;
- тяжелые формы гестозов;
- сильные кровотечения во время родов и в послеродовом периоде;
- активная форма туберкулеза;
- состояние декомпенсации при хронических заболеваниях сердца, легких, почек, печени, а также гипертиреоз;
- острые психические заболевания;
- злокачественные новообразования;
- острые кишечные инфекции тиф и холера.
На сегодняшний день нет единого мнения ученых разных стран о возможности грудного вскармливания детей ВИЧ-инфицированными матерями. При положительной серологической реакции на ВИЧ-инфекцию молоко можно сцеживать, пастеризация в течение 30 минут при 560С инактивирует вирус, что дает возможность использовать его кормления ребенка. Во всех случаях ВИЧ-инфицированные матери должны подписать информированное согласие о кормлении грудью своего ребенка. При таких заболеваниях у кормящих матери, как краснуха, ветряная оспа, корь и эпидемический паротит, цитомегаловирусная инфекция, простой герпес, гепатит А, С и В (после введения иммуноглобулина к гепатиту В детям или кормящим матерям-носителям), острые кишечные инфекции и острые респираторно-вирусные кормление грудью при соблюдении правил общей гигиены не противопоказано.При маститах кормление грудью должно продолжаться. Однако оно временно прекращается при обнаружении в грудном молоке колоннеобразующих бактерий в количестве более 10000 в 1 мл, при наличии золотистого стафилококка и грамотрицательной флоры. Абсцесс молочной железы является возможным осложнением мастита и наиболее вероятен при резком прерывании кормления грудью. Кормление неинфицированной железой должно продолжаться, а молоко из инфицированной груди должно осторожно сцеживаться.Прекращают кормление грудью в случаях если мать принимает цитостатики в терапевтических дозах, иммунносупрессивные препараты, антикоагулянты типа фениндиона, радиоизотопные контрастные вещества ни для лечения ни для обследования, антибиотики группы карбапенемов (имипинем, меропенем); макролиды (мидекамицин,рокситромицин, кларитромицин, спирамицин), тетрациклины, фторхинолоны, гликопептиды, нитроимидазолы (метронидазол, тинидазол); большинство противовирусных препаратов (интерферон альфа, лавимудин. Абакавир, амантадин и др.) препараты лития, противотуберулезные (ПАСК, циклосерин,тиоацетазон). Не должны кормить грудью матери, страдающие алкогольной и наркотической (героин, морфин, метадон или их производные) зависимостью.Учитывая негативное воздействие табачного дыма на организм ребенка, курящие женщины в период лактации должны отказаться от курения. Кормление грудью во время наступления новой беременности может продолжаться.
Противопоказания к раннему прикладывания к груди со стороны ребенка:
- оценка состояния новорожденного по шкале Апгар ниже 7 баллов
- тяжелая асфиксия новорожденного
- нарушение мозгового кровообращения I-II степени
- глубокая недоношенность
- тяжелые пороки развития (челюстно-лицевого аппарата, сердца, желудочно-кишечного тракта и др.).
К числу противопоказаний до самого последнего времени относилось также родоразрешение путем кесарева сечения. Однако, в настоящее время кесарево сечение не является строгим противопоказанием к грудному вскармливанию. В этом случае после окончания операции родильница переводится в палату интенсивной терапии роддома, а младенец- в детскую палату послеродового отделения. Через несколько часов (не более 4-х) после окончания действия наркоза детская сестра приносит новорожденного к матери и помогает ей приложить его к груди. В течение первых суток это проделывается несколько раз. На вторые сутки, при удовлетворительном состоянии матери и младенца, они воссоединяются в послеродовом отделении совместного пребывания матери и ребенка.
При резус-конфликте, при наличии антител у матери в крови и грудном молоке грудное вскармливание временно прекращается, до 10 дней. Противопоказания к грудному вскармливанию со стороны ребенка на последующих этапах лактации очень ограничены: наследственные энзимопатии (галактоземия, болезнь кленового сиропа фенилкетонурия),тяжелые формы врожденного порока развития (волчья пасть, заячья губа и др.).
СМЕШАННОЕ И ИСКУССТВЕННОЕ ВСКАРМЛИВАНИЕ
Смешанное вскармливание такой вид питания, когда докорм в виде заменителя женского молока составляет от 1/3 до 2/3 суточного объема пищи. При искусственном вскармливании грудное молоко ребенка либо полностью отсутствует, либо его доля составляет мене 1/3 в суточном рационе ребенка.
Введение докорма или перевод ребёнка на полное искусственное вскармливание должны быть строго обоснованными и осуществляться только в том случае, когда весь арсенал средств, направленных на профилактику гипогалактии и стимуляцию лактации, оказывается неэффективным. В таких случаях в питании детей важно использовать адаптированные детские молочные смеси, созданные с учетом современных требований к их составу, что позволяет максимально приблизить его к таковому женского молока.
Перевод ребенка на искусственное вскармливание, особенно в первые месяцы жизни, для него далеко не безразличен, являясь своеобразным «метаболическим стрессом». Ни одна даже самая современная искусственная смесь не может являться полноценной заменой материнского молока. В связи с этим максимальное внимание врачей и среднего медицинского персонала должно уделяться правильному выбору «заменителей» женского молока с учетом индивидуальных особенностей здоровья, физического развития и аппетита грудного ребенка и строгому расчету объема смеси, необходимой данному ребенку.
Существует несколько видов детских молочных смесей:
- для детей первых 4–6 месяцев жизни - «начальные» или «стартовые» смеси;
- для детей второго полугодия жизни - «последующие» смеси;
- смеси от «0 до 12 месяцев», могут применяться на протяжении всего первого года жизни ребенка.
Состав «начальных» смесей максимально адаптирован к физиологическим потребностям и особенностям обмена веществ и пищеварения детей первых месяцев жизни. В последнее время наблюдается тенденция к снижению уровня белка в современных молочных продуктах с целью его приближения к таковому в женском молоке. Это становится возможным при улучшении качества белкового компонента. Так, в большинстве «начальных» смесей количество белка составляет 1,4-1,6 г/100 мл, минимальный уровень - 1,2 г/100 мл (содержание белка в 100 мл женского молока составляет 0,9-1,2 г). Белковый компонент таких продуктов представлен смесью легкоусвояемых сывороточных белков, аминокислотный состав которых относительно близок к таковому в женском молоке и казеином, в соотношении 60:40 или 50:50, наиболее оптимальным является соотношением - 70:30. Все молочные смеси обогащены таурином, в состав некоторых дополнительно введены отдельные аминокислоты и -лактальбумин. Все большее количество продуктов содержит в своем составе нуклеотиды.
Жировой компонент женского молока значительно отличается от такового коровьего молока. В первую очередь это связано с наличием в нем незаменимых ПНЖК, чрезвычайно важных для правильного роста и развития ребенка, формирования центральной нервной системы, адекватного иммунного ответа. Состав жирового компонента «начальных» смесей приближен к уровню липидов женского молока. С этой целью в них вводятся растительные масла, богатые полиненасыщенными жирными кислотами. Соотношение линолевой и -линоленовой жирных кислот в адаптированных смесях приближается к таковому в женском молоке, составляя 10:1. Для улучшения усвоения жира в молочную смесь вводят небольшое количество природных эмульгаторов (лецитина, моно- и диглицеридов), которые способствуют образованию мелких жировых глобул и более легкому усвоению жира. В состав большинства смесей вводят также L-карнитин, способствующий ассимиляции жирных кислот на клеточном уровне. Современной тенденцией является обогащения смесей длинноцепочечными полиненасыщенными жирными кислотами, которые дают начало эйкозаноидам (простогландинам, тромбоксанам, лейкотриенамы), необходимы для миелинизации нервных волокон, дифференцировки клеток сетчатки глаза, участвуют в формировании и стабилизации клеточных мембран и др.
В качестве углеводного компонента используется, в основном, лактоза или ее комбинация с мальтодекстрином (до 25%), обладающей бифидогенным действием и снижающей осмолярность продукта. Ряд продуктов содержат галакто- и фруктоолигосахариды (в соотношении 90:10), обладающие пребиотическими свойствами и способствующие избирательному росту в кишечнике индигенной флоры, преимущественно бифидобактерий. Лишь один продукт (Сэмпер Бифидус) содержит лактулозу, также являющуюся пребиотиком, послабляющий эффект которой клинически доказан.
Все смеси содержат необходимый набор витаминов и минеральных веществ в соответствии с физиологическими потребностями детей первых месяцев жизни. Соотношение кальция и фосфора диапазоне 1,5:1 - 2,0:1 обеспечивает правильное развитие костной ткани и предупреждает появление рахита. Оптимальным является соотношение 2:1. Предусматривается также оптимальное соотношение калия и натрия, равное 3:1. Для улучшения усвоения железа и его использования в процессе кроветворения очень важно наличие в продукте достаточного количества аскорбиновой кислоты (5 – 10 мг в 100 мл), а также оптимальное соотношение железа и цинка – 2:1, а также железа и меди - 20:1, поскольку при таком соотношении не будет нарушаться всасывание этих микроэлементов.
Уровень витаминов в детских смесях превышает их количество в женском молоке на 15-20%, так как их усвояемость из коровьего молока более низкая, чем из женского. При этом большое внимание уделяется достаточному введению витамина D, участвующего в процессах обмена кальция и минерализации костной ткани. Его содержание в 100 мл готовой смеси составляет 40-50 МЕ. Во все смеси добавлены витамины группы В, витамин Е, обладающий антиоксидантной активностью, витамин А, принимающий участие в иммунных реакциях организма, в некоторые смеси введен -каротин.
Содержание белка, жиров, углеводов, минеральных веществ и витаминов в смесях должно соответствовать отечественным («Гигиенические требования безопасности и пищевой ценности пищевых продуктов», СанПиН 2.3.2.1078-01, п. 3.1.1.1.) и международным (Codex Alimentarius Commission of FAO/WHO; European Society or Paediatric Gastroenterology, Hepatology and Nutrition /ESPGHAN/, Директива ЕС 1996 г) стандартам для адаптированных молочных смесей.
Важным показателем адекватности смеси физиологическим особенностям детей первого года жизни является ее осмолярность (сумма растворимых компонентов, определяющих его осмотическое давление). Избыточная осмолярность смеси может создать дополнительную нагрузку на энтероциты слизистой оболочки тонкой кишки и незрелые почки ребенка и поэтому не должна превышать 290- 320 мОсм/л.
«Последующие» смеси, в отличие от «начальных» содержат более высокое количество белка (1,5-1,8 г в 100 мл). Преобладание сывороточных белков над казеином уже не является обязательным, но при составлении композиции белкового компонента все большее число производителей отдают предпочтение преимущественному содержанию сывороточной фракции. Продукты для детей этой возрастной группы содержат весь необходимый набор витаминов и минеральных веществ в соответствии с рекомендуемыми нормами потребления и отличаются более высоким содержанием железа, кальция, цинка по сравнению с «начальными» смесями. Поскольку у детей к 4 - 5 месяцам жизни, полученные внутриутробно запасы железа истощаются, требуется дополнительное введение в смесь этого важного микронутриента (1,1-1,4 мг железа в 100 мл.).
Смеси «от 0 до 12 месяцев» используются у детей на протяжении всего первого года жизни. В белковом компоненте могут преобладать как сывороточные белки, так и казеины, в данном случае казеиновая основа продукта подвергается специальной технологической обработке, облегчающей ее переваривание и усвоение. Необходимо отметить, что казеин дольше задерживается в желудке, чем сывороточные белки, вызывая более длительное чувство насыщения. Эта группа продуктов становится малочисленной и казеин-предоминантные смеси, как правило, не обогащаются нуклеотидами, длинноцепочечными полиненасыщенными жирными кислотами и олигосахаридами. В ряд сухих пресных смесей введены бифидо- и лактобактерии, являющиеся основной физиологической флорой кишечника ребенка. Кроме сухих молочных смесей существуют аналогичные им по составу жидкие продукты, как пресные, так и кисломолочные. Их использование имеет несомненные преимущества: они готовы к употреблению, исключается неправильная дозировка порошка, гарантировано качество используемой воды. Адаптированные кисломолочные продукты широко и успешно используются в питании грудных детей. Для их приготовления подбираются специальные штаммы лактобактерий (Lactobacillus rhamnosus (LGG), Lactobacillus acidofilus, и болгарская палочки), бифидобактерий (Bifidobacterium Lactis Bb12, Bifidobacterium bifidum, Bifidobacterium infantis) и термофильный стрептококк. Закваски могут быть монокомпонентными и комбинированными. Кисломолочные продукты, содержащие бифидо- и лактобактерии, относятся к числу продуктов с пробиотическими свойствами.
В процессе молочнокислого брожения продукты приобретают ряд важных свойств: в них снижается уровень лактозы, накапливаются бактерицидные вещества, молочная кислота, происходит частичное расщепление молочного белка, что облегчает переваривание продукта и его усвоение, а также несколько снижает антигенность белкового компонента. Адаптированные кисломолочные смеси могут вводиться в питание детей, наряду с пресными детскими молочными смесями, с первых недель жизни. В то же время кефир и другие неадаптированные кисломолочные продукты недопустимо вводить в питание детей первого полугодия. В настоящее время они используются, начиная с 8 месяцев. В рационе ребенка первых месяцев жизни целесообразно комбинировать адаптированные пресные и кисломолочные смеси в соотношении 2:1 - 1:1, так как применение только кисломолочных смесей (особенно с высокой кислотностью) может вызвать срыгивания, отказ ребенка от продукта, определенные сдвиги в кислотно-щелочном состоянии. В настоящее время появились современные сухие кисломолочные смеси (Нутрилак кисломолочный, НАН кисломолочный) с более низкой кислотность, что позволяет использовать их с первых дней жизни в качестве основного продукта питания.
ОРГАНИЗАЦИЯ ПРИКОРМА
Прикорм – своевременное введение адекватно подобранных продуктов и блюд, обеспечивающих дальнейшие процессы роста и развития ребенка. Под этим термином понимают все продукты, кроме женского молока и его заменителей, т.е. плодоовощные соки и пюре, овощные пюре, каши, мясные пюре, творог и др. Расширение рациона питания ребенка в этом возрасте вызвано необходимостью дополнительного введения пищевых веществ, поступление которых только с женским молоком или детской молочной смесью становится недостаточным. Ребенок начинает испытывать потребность в широком комплексе минеральных веществ и витаминов, других различных нутриентах, а также поступлении дополнительного количества калорий, необходимых для его дальнейшего роста и развития. Кроме того, своевременное введение прикорма способствует формированию жевательного аппарата и адекватных вкусовых привычек.
Прикорм в питание детей следует назначать в интервале от 4 до 6 месячного возраста. Минимальный возраст детей, при котором возможно введение первых продуктов прикорма - 4 месяца. Ранее этого срока ребенок еще не подготовлен к усвоению иной пищи, чем женское молоко или детская молочная смесь. К 4-х месячному возрасту гастроинтестинальный тракт ребенка становится более зрелым: снижается изначально повышенная проницаемость слизистой оболочки тонкой кишки, созревает ряд пищеварительных ферментов, формируется достаточный уровень местного иммунитета, ребенок приобретает способность проглатывать полужидкую и более густую пищу, связанную с угасанием «рефлекса выталкивания ложки». Сроки введения прикорма устанавливаются индивидуально для каждого ребенка, поскольку определяются особенностями развития пищеварительной системы, органов выделения, уровнем обмена веществ, а также степенью развития и особенностями функционирования центральной нервной системы, то есть, его подготовленностью к восприятию новой пищи (рис. 2).
Рис.2. Сроки введения прикорма, в зависимости от характера вскармливания и состояния здоровья ребенка.
Как раннее, так и слишком позднее введение прикорма одинаково неблагоприятно отражаются на росте и развитии ребенка. Так, при раннем назначении прикорма (до 4 месяцев) повышается частота диспепсических нарушений, аллергических реакций, дисбиотических нарушений, необоснованно вытесняется из рациона материнское молоко или детская молочная смесь, резко стимулируется ферментативная активность гастроинтестинального тракта. Поздний прикорм (после 6 месяцев) приводит к выраженному дефициту микронутриентов (железа, цинка и др.), необходимости быстрого введения сразу ряда продуктов, что приводит к большой антигенной нагрузке, а также к задержке формирования навыков жевания и глотания густой пищи.
В последнее время активно дискутируются вопросы, связанные со сроками введения прикорма, особенно при естественном вскармливании. Согласно Резолюции 55-й сессии Всемирной Ассамблеи Здравоохранения (18 мая 2002 г.), детям, находящимся на исключительно грудном вскармливании, рекомендуется назначать прикорм с 6-ти месяцев.
Результаты отечественных исследований согласуются с этой точкой зрения и показывают, что при полноценном питании матери с использованием специализированных обогащенных продуктов или комплексных витаминно-минеральных препаратов, введение прикорма здоровым детям, родившимся с нормальной массой тела (без гипотрофии или задержки внутриутробного развития), возможно с 6-месячного возраста. В данном случае первым видом прикорма должны быть не традиционно используемые в России фруктовые соки и пюре, а продукты с высокой энергетической плотностью - каши промышленного производства, обогащенные всеми необходимыми ребенку в этом возрасте минеральными веществами и витаминами или овощные консервы для детского питания.
Вместе с тем, в документе ВОЗ отмечена необходимость учета национальных особенностей и традиций питания в различных странах и регионах. В нашей стране, большинство детей находится на смешанном или искусственном вскармливании, до настоящего времени действуют утвержденные Минздравом РФ в 1999 г. Методические указания № 225 «Современные принципы методы вскармливания детей первого года жизни», которые, безусловно, нуждаются в доработке в соответствии современными представлениями и с учетом новых научных данных, полученных за последние годы. Остается незыблемым принцип индивидуального подхода к ребенку с учетом особенностей его развития и состояния здоровья.
Независимо от времени введения прикорма детям с учащенным стулом, гипотрофией, гастроинтестинальной формой пищевой аллергии, лактазной недостаточностью, целиакией, железодефицитной анемией первыми назначаются безглютеновые безмолочные каши (гречневая или рисовая). При паратрофии (или ожирении), а также запорах предпочтение отдается овощному пюре.
В питании ребенка могут быть использованы как продукты, приготовленные в домашних условиях, так и продукты промышленного производства, имеющие ряд преимуществ, поскольку готовятся из сырья, которое соответствует всем действующим в Российской Федерации гигиеническим требованиям, имеют гарантированный химический состав (в том числе витаминный, независимо от сезона) на протяжении всего срока хранения и определенную степень измельчения.
Зерновой прикорм (каша) следует начинать с безглютеновых круп (рисовой, гречневой, а позднее кукурузной и пшенной). Каши могут быть молочными или безмолочными. Последние разводят женским молоком или детской смесью, получаемой ребенком. Цельное коровье молоко для приготовления каш предпочтительно использовать в питании детей старше одного года. В дальнейшем могут использоваться глютенсодержащие каши (овсяная, пшеничная, манная, ячневая) и каши из смеси круп.
При введении овощного пюре ребенку вначале дают один вид овощей, обладающих нежной клетчаткой (кабачки или цветную капусту), с последующим добавлением других овощей (брокколи, моркови, тыквы, картофеля, белокочанной капусты и др.), обращая внимание на их переносимость.
Творог, яичный желток, мясо и рыба являются ценными источниками животного белка, ряда минеральных веществ (железо, кальций, фосфор и др.) и витаминов А, Е, В1, В2, В6, В12, позволяющими наиболее полно обеспечить высокие потребности детей второго полугодия жизни в этих нутриентах, и поэтому необходимо их своевременное назначение.
Как уже было отмечено, даже специализированные кисломолочные продукты детского питания (детский кефир, бификефир, детский йогурт и др.) являются продуктами прикорма. Их введение в рацион ребенка возможно в возрасте не ранее 8 месяцев, а при достаточной лактации у женщин назначение указанных продуктов может быть отнесено и на более отдаленные сроки.
При введении прикорма следует придерживаться следующих правил:
- введение каждого нового продукта начинают с небольшого количества, постепенно, за 5-7 дней, увеличивая его до необходимого объема; при этом внимательно наблюдают за переносимостью продукта;
- овощной прикорм начинают с одного вида овощей, затем постепенно, каждые 3-5 дней, вводят другие продукты данной группы; введение фруктовых пюре и каш также начинают с монокомпонентных продуктов;
- прикорм дают с ложечки, до кормления грудью или детской молочной смесью;
- введение новых продуктов не начинают, если ребёнок болен, а также во время проведения профилактических прививок.
Учитывая, что современные адаптированные молочные смеси максимально приближены к составу женского молока, сроков введения прикорма при естественном и искусственном вскармливании существенных различий не имеют. Однако они отличаются по последовательности введения отдельных видов продуктов.
5.3. Самостоятельная работа по теме:
амбулаторный приём пациентов;
заполнение амбулаторных карт.
5.4. Итоговый контроль знаний:
Тестовые задания.
Выберите один правильный ответ:
1. Какие фракции белка преобладают в грудном женском молоке:
- альбуминовая
- глобулиновая
- казеиновая
- казеиновая и глобулиновая
- содержатся в равных количествах
2. Назовите средне содержание белка в зрелом женском молоке в 100 мл.
- 1,1 – 1,2
- 1,3 - 1,4
- 1,4 - 1,5
4) 1,6 – 1,9
5) 2,0 -2,5
3. Какие кислоты преобладают в составе жиров женского молока
- ненасыщенные
- насыщенные
- в равной степени и те и другие
- ЛПНП
- триглицериды
4. Назовите основную белковую фракцию молозива
- альбуминовая
- глобулиновая
- казеиновая
- альбумионовая и казеиновая
- глобулиновая и казеионовая
5. Содержание жира в молозиве по сравнению со зрелым молоком
- выше
- ниже
- одинаковое
- отсутствует
- зависит от количества кормлений
6. С увеличением срока лактации содержание жира в женском молоке
- понижается
- повышается
- не изменяется
- отсутствует
- зависит от количества кормлений
7. Оптимальное для усвоения соотношение кальция и фосфора в женском молоке составляет
- 1: 2
- 1 : 1
- 2 : 1
- 1 : 3
- 3 : 1
8. При естественном вскармливании по сравнению с искусственным уровень холестерина в крови ребенка
- повышается
- понижается
- не изменяется
- отсутствует
- зависит от количества кормлений
9. Кормление грудью в среднем должно продолжатся не более
- 10 мин.
- 20 мин.
- 30 мин.
- 40 мин.
- 60 мин.
10. В женском молоке наиболее высокое содержание иммуноглобулинов класса :
- G
- М
- А
- Е
- отсутствуют иммуноглобулины
Ситуационные задачи по теме.
Задача №1.
На консультации беременная женщина в возрасте 23 лет, работает на химическом комбинате лаборантом; страдает хроническим гастродуоденитом. Вредных привычек нет. Известно, что данная беременность первая, срок - 10 недель. Исходная масса тела до беременности 60 кг, длина тела 170 см. В настоящее время масса тела составляет 62 кг. Жалобы: в течение последней недели беспокоят изжога, тошнота. Аппетит сохранен, в питании отмечает сухие «перекусы» в течение дня.
- Питание беременной женщины: потребности, особенности, дополнительные продукты питания.
- Оцените, достаточно ли беременная набирает массу.
- Дайте рекомендацию по питанию и режиму беременной женщины в первую половину беременности.
- Основные положения программы ВОЗ по поддержке и поощрению естественного вскармливания.
- Значение дефицита микронутриентов для развития плода.
Задача №2.
Осмотр ребенка в родильном доме. Коля П. в возрасте 3 суток. Масса при рождении составила 3 кг.
- Рассчитайте физиологическую потерю массы тела у ребенка.
- Укажите способы расчета питания у детей до 10 дней.
- Какое молоко вырабатывается у женщины в данное время.
- Расскажите о методах предупреждения вторичной гипогалактии.
- Рассчитайте объем питания для ребенка.
Задача №3.
Ребенок родился с массой 3300 г, в настоящее время ему 3 недели. Мать обеспокоена, что у нее мало молока и просит выписать дополнительное питание. Масса ребенка 3700 г, при контрольном взвешивании высасывает 100 мл молока.
- Рассчитать какую массу должен иметь ребенок.
- Рассчитайте сколько молока ему нужно на кормление, нуждается ли он в дополнительном питании?
- Укажите долженствующие БЖУ на кг массы тела ребенка.
- Расскажите о лактационных кризах.
- Дайте советы матери.
Задача №4.
Осмотр новорожденной девочки на дому в возрасте 8 суток. Состояние матери удовлетворительное. Женщине после родов были наложены наружные швы, удалены на 7 сутки.
- Что должен сделать врач для контроля грудного вскармливания ребенка?
- В каком положении мать может кормить ребенка?
- Расскажите о правилах прикладывания ребенка к груди.
- Расскажите о технике сцеживания молока.
- Возможности хранения грудного молока.
Задача №5.
Ребенок 7 месяцев, кормится 5 раз в день через 4 часа. Ежедневно получает 3 раза грудь матери, 1 раз овощное пюре, 1 раз молочную рисовую кашу, желток куриного яйца 1 шт., фруктовое пюре и соки. Мать обратилась к врачу за рекомендациями по питанию ребенка. При осмотре ребенок веселый, активный, психомоторное развитие соответствует возрасту, масса тела 8600 г, длина 69 см (масса при рождении 3200 г, длина 51 см).
- Оцените массу и длину ребенка.
- Рационально ли мать кормит ребенка? Дайте рекомендации.
- Укажите суточную потребность в основных пищевых ингредиентах и энергии.
- Составьте примерный рацион питания на 1 день.
- Дайте определение прикорма.
6. Домашнее задание для уяснения темы занятия: согласно методическим указаниям к внеаудиторной работе по теме следующего занятия.
7. Рекомендации по выполнению НИР (для интернов).
- Подготовка рефератов по теме «Рациональное вскармливание детей первого года жизни», «Преимущества и принципы грудного вскармливания, профилактика гипогалактии», «Искусственное вскармливание, адаптированные смеси, виды и особенности состава смесей нового поколения», «Принципы введения прикормов у детей первого года жизни».
- Составление и решение типовых задач по теме «Рациональное вскармливание детей первого года жизни. Преимущества и принципы грудного вскармливания, профилактика гипогалактии. Искусственное вскармливание, адаптированные смеси, виды и особенности состава смесей нового поколения. Принципы введения прикормов у детей первого года жизни»
- Алгоритмы диагностики и лечения гипогалактии.
- Рекомендованная литература по теме занятия:
| № п/п | Наименование, вид издания | Автор (-ы), составитель (-и), редактор (-ы) | Место издания, издательство, год |
| Детские болезни : учебник | под ред. А.А. Баранова | М. : ГЭОТАР-Медиа, 2012 | |
| Клинические рекомендации. Педиатрия | под ред. А.А. Баранова | М. : ГЭОТАР-Медиа, 2009 | |
| Детские болезни | Лиссойер Т., Клэйден Д. | М. : Рид Элсивер, 2010 | |
| Детские болезни : в 2 т. : учебник | Шабалов Н.П. | М. : ГЭОТАР-Медиа, 2012 | |
| Российский национальный педиатрический Формуляр | гл. ред. А.А. Баранов | М. : ГЭОТАР-Медиа, 2009 | |
| Справочник педиатра | ред. Робертсон Д. [и др.] | М. : ГЭОТАР-Медиа, 2009 | |
| Справочник педиатра | ред. Шабалов Н.П. | СПб. : Питер, 2012 | |
| Амбулаторно-поликлиническая педиатрия : учеб. пособие | ред. В.А. Доскин | М. : Мед.информ. агентство, 2008 | |
| Справочник по лабораторным и функциональным исследованиям в педиатрии | Кильдиярова Р.Р., Шараев П.Н., Стрелков Н.С. | М. : ГЭОТАР-Медиа, 2009 | |
| Основы клинической диагностики в педиатрии : учеб. пособие | Артамонов Р.Г. | М.: ГЭОТАР-Медиа, 2010 | |
| Первичная медицинская помощь при неотложных состояниях у детей : учеб. пособие | сост. Таранушенко Т.Е., Емельянчик Е.Ю., Ярусова О.А. [и др.] | Красноярск : тип. КрасГМУ, 2009 | |
| Педиатрия : сб. ситуационных задач для подготовки к сертификационному экзамену врачей-курсантов | Таранушенко Т.Е., Емельянчик Е.Ю., Кириллова Е.П. [и др.] | Красноярск : тип. КрасГМУ, 2010 |
Законодательные и нормативно-правовые документы
| № п/п | Вид документа | Принявший орган | Дата | Номер | Название документа |
| 1. | Конституция | Правительство РФ | 12.12.1993 | Конституция Российской Федерации от 12.12.1993 (с учетом поправок, внесенных Законами РФ о поправках к Конституции РФ от 30.12.2008 N 6-ФКЗ, от 30.12.2008 N 7-ФКЗ) | |
| 2. | Закон | Правительство РФ | 10.07.1992 | N 3266-1 | Закон об образовании (ред. От 1.04.2012/№25-ФЗ). |
| 3. | Федеральный закон о высшем и послевузовском профессиональном образовании (ред. от 03.12.2011 № 385-ФЗ) | Правительство РФ | 22.08.1996 | N 125-ФЗ | «О высшем и послевузовском профессиональном образовании» |
| 4. | Распоряжение Правительства Российской Федерации | Правительство РФ | 7.02.2011 | N 163 р | «О Концепции Федеральной целевой программы развития образования на 2011-2015 годы»; |
| 5. | Письмо Министерства образования и науки Российской Федерации | Министерство образования и науки РФ | 22.06.2011 | N ИБ-733/12 | «О формировании основных образовательных программ послевузовского профессионального образования»; |
| 6. | Приказ Министерства здравоохранения и социального развития Российской Федерации | Министерство здравоохранения и социального развития РФ | 5.12.2011 | №1476н | «Об утверждении федеральных государственных требований к структуре основной профессиональной образовательной программы послевузовского профессионального образования (интернатура)» |
| 7. | Приказ Министерства здравоохранения и социального развития Российской Федерации | Министерство здравоохранения и социального развития РФ | 23.07.2010 | N 541н | «Об утверждении единого квалификационного справочника должностей руководителей, специалистов и служащих, раздел «Квалификационные характеристики должностей работников в сфере здравоохранения» |
| 8. | Приказ Министерства здравоохранения и социального развития Российской Федерации | Министерство здравоохранения и социального развития РФ | 12.08.2009 | N 581н | «О внесении изменений в порядок совершенствования профессиональных знаний медицинских и фармацевтических работников, утвержденный приказом Минздравсоцразвития России от 09.12.2008 г. № 705н» |
| 9. | Письмо МЗ и СР РФ | Министерство здравоохранения и социального развития РФ | 17.08.2010 | N 16-3/10/2-5048 | «Об итоговой аттестации врачей-интернов». |
| 10. | Постановление | Правительство РФ | 16.03.2011 | N 174 | Об утверждении Положения о лицензировании образовательной деятельности Правительства РФ |
| 11. | Постановление | Правительство РФ | 21.03.2011 | N 184 | Об утверждении Положения о государственной аккредитации образовательных учреждений и научных организаций Правительства РФ |
| 12. | ГОСТ Р ИСО 9000:2008 | Ростехрегулирование | 18.12.2008 | №470-ст. | «Системы менеджмента качества. Основные понятия и словарь»; |
| 13. | ГОСТ Р 52614.2-2006 | Ростехрегулирование | 15.12.2006 | №309-ст | Системы менеджмента качества. Руководящие указания по применению ГОСТ Р ИСО 9001-2001 в сфере образования» |
| 14. | ГОСТ Р ИСО 9001:2008 | Ростехрегулирование | 18.12.2008 | № 471-ст | «Системы менеджмента качества. Требования» |
Государственное бюджетное образовательное учреждение высшего профессионального образования «Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого»
Министерства здравоохранения Российской Федерации
ГБОУ ВПО КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Минздрава России
Кафедра поликлинической педиатрии и пропедевтики детских болезней с курсом ПО
МЕТОДИЧЕСКИЕ УКАЗАНИЯ
ДЛЯ ОБУЧАЮЩИХСЯ
для специальности Педиатрия
клиническая интернатура
К ПРАКТИЧЕСКОМУ ЗАНЯТИЮ № 6
ТЕМА: «Питание больных детей и подростков»
Индекс темы/элемента/подэлемента ОД.И.01.2.5.2
Утверждены на кафедральном заседании
протокол № 7 от «29» декабря 2012г.
Заведующая кафедрой
д.м.н., доцент Галактионова М.Ю.
Составители:
д.м.н., доцент Галактионова М.Ю.
к.м.н., доцент Гордиец А.В.
Красноярск
2012
- Занятие № 6
Тема: «Питание больных детей и подростков».
2. Форма организации учебного процесса: практическое занятие.
3. Значение изучения темы. Рациональное питание детей играет ключевую роль в обеспечении их гармоничного роста, физического и нервно-психического развития, устойчивости к воздействию инфекций и других неблагоприятных факторов внешней среды. Однако, питание российских детей первого года жизни в настоящее время во многих случаях является неадекватным и характеризуется недостаточной распространенностью грудного вскармливания, ранним введением в питание неадаптированных молочных смесей, неоптимальными сроками назначения и ассортиментом продуктов прикорма. Это является одной из причин значительной распространенности таких алиментарно-зависимых заболеваний как, анемия, гипо- и паротрофия, рахит, пищевая аллергия и служит преморбидным фоном для возникновения и хронического течения желудочно-кишечного тракта, болезней органов дыхания, сердечно-сосудистой системы и др.
4. Цели обучения:
- общая: обучающийся должен обладать общекультурными (ОК-1, ОК-2, ОК-3, ОК-4) и профессиональными компетенциями (ПК-1, ПК-2, ПК-3, ПК-4, ПК-5, ПК-6, ПК-7, ПК-8, ПК-9, ПК-10, ПК-11).
- учебная:
обучающийся должен знать:
- нормативно-правовую базу и принципы организации питания детей в РФ,
- вопросы организации питания в больнично-поликлинических учреждений и других учреждений, связанных с медицинским обслуживанием детей,
- физиологию и патофизиологию обмена веществ, правила введения продуктов прикорма при различной патологии,
- принципы лечебного питания.
обучающийся должен уметь:
- оценить физическое и нервно-психическое развитие ребенка,
- собрать анамнез, провести объективное исследование ребенка,
- определить показания к введению прикормов при различной патологии,
- произвести расчет питания и оценку адекватности питания ребенка,
- вести необходимую медицинскую документацию.
обучающийся должен владеть:
- принципами лечебного питания.
5. План изучения темы:
5.1. Контроль исходного уровня знаний: индивидуальный устный или письменный опрос, фронтальный опрос.
5.2. Основные понятия и положения темы.
ПИТАНИЕ ПРИ ЖЕЛЕЗОДЕФИЦИТНЫХ СОСТОЯНИЯХ
Основное количество железа (около 90 %) всасывается в 12-перстной кишке, остальное – в самом верхнем отделе тощей кишки. Железо всасывается в 2-х формах: гемовой (10 %) и негемовой (90%). Источниками гемового железа являются гемоглобин и миоглобин в составе продуктов животного происхождения (мясо животных и птицы). В продуктах растительного происхождения (овощи, фрукты, злаки), а также в молоке и рыбе железо содержится в негемовой форме (табл. 1).
Таблица 1
Содержание железа в продуктах животного происхождения*
| Продукты | Суммарное содержание Fе (мг/100 г) | основные железосодержащие соединения |
| печень | 6,9 | ферритин, гемосидерин |
| язык говяжий | 4,1 | гемм |
| мясо кролика | 3,3 | гемм |
| мясо индейки | 1,8 | гемм |
| мясо курицы | 1,6 | гемм |
| говядина | 2,8 | гемм |
| конина | 3,3 | гемм |
| скумбрия | 1,7 | ферритин, гемосидерин |
| сазан | 0,8 | ферритин, гемосидерин |
| судак | 0,5 | ферритин, гемосидерин |
| хек/треска | 0,7 | ферритин, гемосидерин |
*- Химический состав российских пищевых продуктов (под ред. И.М. Скурихина, В.А. Тутельяна), 2002.
Содержание железа в растительных продуктах (мг/100 г)*
| Продукты | Железо | Продукты | Железо |
| морская капуста | 16 | петрушка | 1,9 |
| шиповник свежий | 11,5 | укроп | 1,6 |
| гречка | 6,7 | капуста цветная | 1,4 |
| геркулес | 3,6 | капуста брюссельская | 1,3 |
| толокно | 3,0 | свекла | 1,4 |
| пшено | 2,7 | курага | 3,2 |
| кукуруза | 2,7 | инжир | 3,2 |
| орехи | 2,0-5,0 | чернослив | 3,0 |
| хлеб бородинский | 3,9 | хурма | 2,5 |
| хлеб формовой | 3,9 | груша | 2,3 |
| хлеб рижский | 3,1 | яблоки | 2,2 |
| сушки простые | 2,9 | алыча | 1,9 |
| батон нарезной | 2,0 | облепиха | 1,4 |
| чечевица, зерно | 11,8 | смородина черная | 1,3 |
| соя, зерно | 9,7 | шиповник | 1,3 |
| горох, зерно | 6,8 | земляника | 1,2 |
| шпинат | 3,5 | малина | 1,2 |
| щавель | 2,0 | гранаты | 1,0 |
*- Химический состав российских пищевых продуктов (под ред. И.М. Скурихина, В.А. Тутельяна), 2002.
При искусственном вскармливании для детей первого полугодия жизни используют смеси с содержанием железа от 0,4 до 0,8 мг/100 мл, что является вполне достаточным, так как «материнские» запасы железа еще не истощены. Содержание железа в «последующих» молочных смесях (для детей второго полугодия жизни) возрастает до 0,9-1,3 мг/100 мл. Включение в питание детей продуктов прикорма, обогащенных железом (фруктовые соки, фруктовые и овощные пюре, инстантные каши) существенно повышает количество железа, поступающего с пищей в организм ребенка.
Присутствующие в продуктах растительного происхождения вещества (танины, фитины, фосфаты) образуют с Fe (III) нерастворимые соединения и выводятся с калом. Имеются также сведения о неблагоприятном влиянии на абсорбцию железа пищевых волокон, которыми богаты крупы, свежие овощи, фрукты. В кишечнике пищевые волокна практически не перевариваются, железо фиксируется на их поверхности и выводится из организма. Напротив, повышают биодоступность железа аскорбиновая и другие органические кислоты, а также животный белок, содержащий гемовое железо. Важно, что продукты из мяса и рыбы увеличивают всасывание железа из овощей и фруктов при одновременном их применении. В связи с этим мясной прикорм рекомендуется вводить не позднее 6 месяцев.
Коровье и козье молоко в питании детей желательно не использовать до одного года. Концентрация железа в коровьем молоке составляет всего 0,3 мг/л, а его биодоступность составляет 10%. Многочисленные исследования показали, что использование неадаптированных продуктов (коровьего молока и кефира) в питании детей раннего возраста приводит к возникновению микродиапедезных желудочно-кишечных кровотечений, что является фактором риска развития ЖДС у младенцев, находящихся на таком вскармливании. Установлен дозозависимый эффект между количеством потребляемого неадаптированного продукта и степенью выраженности микродиапедезных кишечных кровопотерь у младенцев. Отмечено, что чувствительность к неадаптированным продуктам с возрастом уменьшается. После 2-х лет жизни гастроинтестинальных микродиапедезных кишечных кровотечений на фоне приема коровьего молока не отмечается.
ПИТАНИЕ ПРИ РАХИТЕ
Наряду с витамином D, при лечении рахита назначаются препараты кальция, особенно детям, находящимся на естественном вскармливании, родившимся недоношенными. Препараты кальция назначаются в первом и во втором полугодии жизни в течение 3 недель. Доза препаратов кальция определяется тяжестью течения рахита и степенью остеопороза. В табл. 2 представлены продукты в зависимости от содержания в них кальция.
Таблица 2
Содержание кальция в продуктах питания (мг /100 г)
| Количество кальция | Продукты |
| Очень большое (более 100) | Сыры, молоко, кефир, творог, фасоль, петрушка, лук зеленый. |
| Большое (51-100) | Сметана, яйца, гречневая и овсяная крупа, горох, морковь, ставрида, сельдь, сазан, икра. |
| Умеренное (25 - 50) | Масло сливочное, скумбрия, окунь, судак, треска, пшено, крупа перловая, капуста, зеленый горошек, редис, свекла, абрикосы, вишня, сливы, виноград, апельсины, клубника. |
| Малое (менее 25) | Мясо и мясные продукты, крупа манная, картофель, огурцы, томаты, арбуз, яблоки, груши. |
Антенатальная профилактика рахита предусматривает: соблюдение режима дня беременной с достаточным сном днем и ночью, прогулки на свежем воздухе не менее 2-4 часов ежедневно, в любую погоду, рациональное питание беременной (ежедневное употребление не менее 170 г мяса, 70г рыбы, 50 г творога, 15 г сыра, 220 г хлеба, 500 г овощей, 300г свежих фруктов, 150 мл сока, 0,5 литра молока или кисломолочных продуктов). Вместо молока целесообразно применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью, способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода и младенца во время беременности и кормления грудью. Беременным женщинам может быть рекомендована диета, обогащенная кальцием. Лучшим пищевым источником кальция являются молочные продукты (сыры, молоко, кефир, творог). С учетом, что кальций ухудшает усвоение железа, является нецелесообразным прием препаратов кальция одновременно с препаратами железа.
Чрезвычайно важным для профилактики рахита является правильное питание ребенка. Наилучшим для детей первого года жизни является грудное вскармливание при условии правильного питания кормящей женщины. Суточный рацион кормящей матери должен быть разнообразным и включать необходимое количество белка, в том числе и животного происхождения; жира, содержащего полиненасыщенные жирные кислоты; углеводов, обеспечивающих организм энергией, а также витаминов и микроэлементов. Целесообразно продолжить прием поливитаминных препаратов, начатых до и во время беременности или специальных молочных напитков для беременных и кормящих женщин (1-2 стакана в день).
При искусственном вскармливании необходимо подобрать адаптированную детскую молочную смесь, максимально приближенную к составу женского молока, содержащую в качестве углеводного компонента исключительно лактозу, усиливающую всасывание кальция, холекальциферола. В женском молоке соотношение между кальцием и фосфором составляет 2:1, в детских молочных смесях оптимальным является их соотношение 1,8-2,0 : 1 что повышает биодоступность кальция. Очень важно своевременно вводить в рацион фруктовые, овощные и ягодные соки и пюре. При выборе исходных продуктов необходимо обращать внимание на содержание в них витамина С, являющегося одним из наиболее активных регуляторов обменных процессов в организме. Рекомендуется использовать овощи, богатые кальцием и фосфором: морковь, капусту бело- и краснокочанную, репу, тыкву, кабачок, корень и зелень петрушки, шпинат, укроп. Необходимо своевременное введение в рацион творога и яичного желтка, который богат жирорастворимыми витаминами, витаминами группы В, солями фосфора, кальция, микроэлементами и является активным носителем витамина D (в 100 г яичного желтка содержится от 200 до 500 МЕ витамин D). При использовании злакового прикорма предпочтение отдают гречневой, овсяной или смешанным кашам. Предпочтительно использовать каши промышленного производства, обогащенные витаминно-минеральным комплексом, в том числе витамином D. Мясной прикорм рекомендуется вводить не позднее 6 месяцев. В детские рационы можно включать различные детские консервы на фруктовой, плодоовощной, мясной основе, выпускаемой как отечественными, так и зарубежными производителями.
ПИТАНИЕ ПРИ ГИПОТРОФИИ
Гипотрофия (нарушение нутритивного статуса) – состояние, характеризующееся хроническим недостаточным питанием и дефицитом массы тела по отношению к росту и возрасту.
Причины развития гипотрофии при различных заболеваниях у детей можно условно разделить на 4 группы: недостаточное и несбалансированное питание, нарушение режима; нарушение питания вследствие затруднения приема пищи: тяжелая болезнь, дисфагия, рвота, детский церебральный паралич и другие; повышенные потребности в питании: недоношенные дети, врожденные пороки сердца, хроническая патология легких (бронхо-легочная дисплазия, муковисцидоз), период реабилитации после тяжелых инфекций, сопровождающихся катаболическим стрессом и другие; нарушение переваривания и усвоения пищи: синдром мальабсорбции, все виды поражения желудочно-кишечного тракта (после хирургических операций, при воспалительных заболеваниях кишечника, синдром кишечной потери протеина и др.).
Диетическая коррекция гипотрофии. Основные правила организации лечебного питания при гипотрофии: необходимо учитывать возраст, остроту, тяжесть и характер основного заболевания; стремиться к обеспечению возрастных потребностей ребенка в основных пищевых веществах, энергии, макро- и микронутриентах путем постепенного увеличения пищевой нагрузки с учетом толерантности ребенка к пище; избегать необоснованного вытеснения женского молока или детских молочных смесей продуктами прикорма; последовательно вводить продукты прикорма, учитывая нутритивный статус ребенка, постепенно наращивая их объем; использовать продукты прикорма промышленного производства, в качестве первого прикорма рекомендуется введение каш.
При гипотрофии I степени необходимо наладить общий режим, уход за ребенком, устранить дефекты вскармливания. Предпочтение при назначении питания следует отдавать адаптированным детским молочным смесям, обогащенным галакто- и фруктоолигосахаридами, благоприятно влияющими на процессы пищеварения и нормализацию состава микрофлоры кишечника; нуклеотидами, которые улучшают всасывание пищевых веществ и стимулируют иммунную систему ребенка, а также кисломолочным продуктам, которые должны составлять не более – суточного объема. При этом расчеты и коррекция питания проводятся на долженствующую массу тела, которая складывается из массы тела при рождении и нормальных ее прибавок за прожитый период. Для повышения энергетической ценности рациона и увеличения квоты белка возможно назначение блюд и продуктов прикорма (каши, овощное и мясное пюре, творог) на 2 недели раньше, чем здоровым детям.
При гипотрофии II степени диетическая коррекция условно подразделяется на три периода: адаптационный период (определение толерантности к пище), репарационный период (промежуточный) и период усиленного питания. В адаптационный период, который продолжается 2-5 дней, расчет питания проводится на фактическую массу тела в соответствии с физиологическими потребностями ребенка в основных пищевых веществах и энергии. Число кормлений увеличивается на 1–2 в сутки с соответствующим снижением объема каждого кормления, дополнительно вводится жидкость (5% глюкоза или солевые растворы для оральной регидратации). В этот период наряду с женским молоком или детскими молочными смесями, обогащенными олигосахаридами и нуклеотидами, целесообразно использовать смеси на основе гидролизата белка, которые легко перевариваются и усваиваются организмом ребенка и адаптированные кисломолочные смеси. При нормальной переносимости назначенного питания постепенно (в течение 5 – 7 дней), увеличивают объем кормлений до физиологической нормы. Возможно использование смесей с более высоким содержанием белка – специализированные молочные смеси для недоношенных детей. При достаточных темпах прибавки массы тела и отсутствии диспепсических явлений расчет питания может проводиться на долженствующую массу тела (масса тела при рождении и нормальные ее прибавки за прожитый период), сначала углеводного и белкового, и лишь в последнюю очередь - жирового компонентов рациона.
В периоде репарации возможно введение прикорма, начиная с каш промышленного производства с последующим введением мяса, творога, желтка. В этот период следует назначать ферментные препараты, поливитаминные комплексы и средства, положительно влияющие на обменные процессы. На всем протяжении лечения детей с гипотрофией необходим систематический учет фактического питания с расчетом химического состава суточного рациона по основным пищевым нутриентам.
При гипотрофии III степени резко нарушаются все виды обмена, состояние ребенка, как правило, бывает очень тяжелым, поэтому такие дети требуют проведения интенсивной терапии, а зачастую (также использования не только энтерального, но и парентерального питания, что требует стационарного лечения. Гипотрофия III степени, вызванная алиментарным фактором, встречается редко, т.к. основные нарушения в питании ребенка выявляются рано и необходимая диетическая коррекция рациона этих детей осуществляется еще при I – II степени гипотрофии.
ДИЕТОТЕРАПИЯ И ДИЕТОПРОФИЛАКТИКА ПИЩЕВОЙ АЛЛЕРГИИ
Пищевая аллергия – состояние повышенной чувствительности к пищевым продуктам, в основе которой лежат механизмы, ведущими среди которых являются IgE-опосредованные реакции. МКБ-10 – при кодировании пищевой аллергии используют коды основных симптомов, выявляемых у больных. Наибольшая распространенность пищевой аллергии отмечается у детей первых 2-х лет и составляет 6-8%. В настоящее время установлено более 160 пищевых аллергенов, вызывающих IgE-опосредованные аллергические реакции у детей. В «большую восьмерку» продуктов, обладающих наибольшей аллергенностью, входят: коровье молоко, яйцо, рыба, пшеница, арахис, соя, ракообразные (креветки, крабы, лобстеры и другие), орехи (лесные, миндаль, грецкие). К широко распространенным аллергенам относятся также какао и шоколад, цитрусовые, клубника, земляника, мед, мясо животных и птиц, икра и другие морепродукты, злаки.
У детей первого года жизни одним из первых аллергенов, вызывающих развитие атопического дерматита является коровье молоко. Диета при пищевой аллергии базируется в первую очередь на принципе элиминации. В периоде клинических проявлений заболевания диета должна быть максимально строгой и предусматривать, с одной стороны, элиминацию продуктов, обладающих высокой сенсибилизирующей активностью, исключение или ограничение причинно-значимых и перекрестно реагирующих аллергенов, с другой - адекватную замену элиминированных продуктов натуральными или специализированными продуктам.
В стадии ремиссии рацион ребенка постепенно расширяют за счет ранее исключенных продуктов и блюд. Вместе с тем, независимо от периода болезни, диета должна обеспечивать физиологические потребности детей в основных пищевых веществах, энергии, витаминах, минералах и, несмотря на строгий характер кулинарной обработки, сохранять высокую пищевую и биологическую ценность, продукты и блюда должны иметь хорошие органолептические свойства. В случаях выявления ПА у детей, находящихся на естественном вскармливании, учитывая уникальные свойства материнского молока, необходимо сохранить его в питании ребенка в максимальном объеме. Кормящей женщине назначают гипоаллергенную диету, при этом степень ограничений и набор продуктов достаточно индивидуальны и зависят в первую очередь от тяжести клинических проявлений аллергии у ребенка и наличия аллергической патологии у матери. Особенностью данной диеты является элиминация продуктов, обладающих высокой сенсибилизирующей активностью, а также лука, чеснока, редьки, редиса, мясных, рыбных, грибных и куриных бульонов, острых приправ. Молочные продукты применяются ограниченно в виде кисломолочных напитков, сметаны и неострых сортов сыра, может назначаться и безмолочная диета с полным исключением молочных продуктов, в связи с возможностью проникновения в женское молоко цельных молекул коровьего молока. Целесообразно использование специализированных продуктов для кормящих матерей на основе изолята соевого белка и козьего молока. Количество круп и макаронных изделий, пшеничного хлеба, сахара уменьшается на 20-25%, соли - на 30% (табл.3).
Таблица 3
Ассортимент продуктов гипоаллергенной диеты для кормящих матерей
| Исключаются | Ограничиваются | Разрешаются |
|
|
|
Гипоаллергенную диету кормящим матерям назначают на весь период кормления ребенка грудью. При этом необходимо обеспечить высокую пищевую и биологическую ценность ее рациона, за счет достаточного поступления животного белка, жиров, углеводов, витаминов, минеральных веществ, что является необходимым условием для поддержания лактации. Для обогащения питания матери следует использовать витаминно-минеральные комплексы, продукты с пробиотическими свойствами.
При недостатке или отсутствии грудного молока в питании ребенка с аллергией к белку коровьего молока используются безмолочные лечебные смеси. Согласно современным рекомендациям в период клинических проявлений аллергии (острый период атопического дерматита, желудочно-кишечные симптомы) безусловно, наиболее целесообразным является назначение смесей на основе высоко гидролизованного молочного белка как продуктов, практически лишенных антигенных свойств «Альфаре», «Нутрилак пептиди СЦТ», «Нутрилон пепти ТСЦ», «Прегестимил», «Нутрамиген», «Фрисопеп АС» и др.
Все продукты данной группы обогащены комплексом витаминов, макро- и микроэлементов и соответствуют требованиям ВОЗ по ингредиентному составу, биологической и пищевой ценности, влиянию на физическое и психомоторное развитие детей первого года жизни. Продукты, созданные на основе высоко гидролизованного белка отличаются по исходному субстрату, подвергаемому гидролизу - выделяют смеси на основе гидролиза сывороточных белков «Альфаре», «Нутрилак пептиди СЦТ», «Нутрилон Пепти ТСЦ» и гидролизата казеина («Прегестимил», «Нутрамиген», «Фрисопеп АС»). Имеются определенные отличия в жировом и углеводном компонентах, по витаминному составу. Учет особенностей каждой смеси позволяет подобрать продукт в соответствии индивидуальными особенностями клинической картины заболевания. В состав липидного компонента лечебных смесей Альфаре, Нутрилак пептиди СЦТ, Нутрилон Пепти ТСЦ, Прегестимил, предназначенных в первую очередь для детей с гастроинтестинальными проявлениями пищевой аллергии и синдромом мальабсорбции, введены среднецепочечные триглицериды (до 50% общего количества липидов), которые легко всасываются в систему воротной вены, минуя лимфатические сосуды, не требуя эмульгирования и участия панкреатической липазы.
Необходимо также учитывать наличие или отсутствие лактозы в составе углеводного компонента смеси, поскольку аллергия к белку коровьего молока нередко сопровождается непереносимостью лактозы. В таких случаях целесообразно назначать смесь на основе высоко гидролизованного белка, не содержащую лактозу.
Еще одна группа продуктов, используемых в питании детей с аллергией к белкам коровьего молока, это соевые смеси. В состав данных продуктов помимо изолята соевого белка входят растительные масла, декстрин-мальтоза, витаминно-минеральный комплекс в соответствии с физиологическими потребностями детей первого года жизни. Поскольку данные смеси содержат нативный белок и потенциально аллергены, они назначаются только при отсутствии сенсибилизации к сое, детям старше 5-6 месяцев, при отсутствии гастроинтестинальных проявлений аллергии. Выполнение данных правил позволяет избежать развития сенсибилизации к соевому белку и появления аллергических реакций.
Смесь на основе козьего молока «Нэнни», учитывая высокую частоту перекрестных аллергических реакций между козьим и коровьим молоком, целесообразно применять на втором этапе диетотерапии – этапе расширения рациона. Сроки элиминации молочных смесей и продуктов из питания детей с пищевой аллергией индивидуальны. Минимальная продолжительность безмолочного питания у детей с аллергией к белкам коровьего молока составляет 3–6 месяца, в отдельных случаях может продолжаться до одного года и более. Молочные продукты вводят в рационы детей, начиная со смесей на основе частично гидролизованного белка («Нутрилак ГА 1 и 2», «Нутрилон ГА 1 и 2», «НАН ГА 1 и 2», «Хумана ГА 1 и 2», «ХиПП ГА 1 и 2») – аллергенность которых снижена в 300-1000 раз. Осуществляют это в период клинико-лабораторной ремиссии заболевания, постепенно, учитывая возможность развития повторных аллергических реакций.
Кисломолочные продукты в питании детей с аллергией используют только на втором этапе диетотерапии – в период расширения безмолочного рациона. Применение лечебных продуктов, содержащих пробиотики, позволяет целенаправленно воздействовать на состав биоценоза кишечника и состояние иммунологической защиты организма, что приобретает большое значение при наличии частых инфекций или инфекционных осложнений аллергического заболевания.
При назначении прикорма больным с пищевой аллергией необходимо учитывать остроту, тяжесть и форму аллергического заболевания, возраст ребенка, его нутритивный статус, выявленные причинно-значимые пищевые аллергены, сопутствующие заболевания. Необходимо строго индивидуально подбирать продукты и блюда прикорма, начинать прикорм с монокомпонентных продуктов и блюд промышленного производства, использовать продукты с низкой аллергизирующей активностью, соблюдать национальные традиции в питании. Сроки назначения продуктов и блюд прикорма больным, страдающим пищевой аллергией, несколько отличаются от таковых у здоровых детей (табл. 4).
Таблица 4
Сроки введения прикорма детям первого года жизни с пищевой аллергией
(в сравнении со здоровыми детьми)
| Продукты | Сроки введения продуктов и блюд (мес.) | |
| здоровым детям | детям с пищевой аллергией* | |
| Фруктовые, ягодные соки | 4 | 5,5 |
| Фруктовые пюре | 3,5 | 5 |
| Творог | 5 | - |
| Пюре овощное | 4,5 – 5,5 | 4,5 – 5 (безмолочное) |
| Масло растительное | 4,5 – 5,5 | 4,5 – 5 |
| Каша | 5,5 –6,5 (молочная) | 5 – 5,5 (безмолочная, на соевой смеси или гидролизате) |
| Масло сливочное | 5 | 5 (топленое) |
| Пюре мясное | 7 | 6 |
| Кефир | 7,5 – 8 | не ранее 8 (при отсутствии сенсибилизации) |
| Сухари, печенье | 6 | 7 (не сдобные) |
| Хлеб пшеничный | 8 | 9 (батоны из муки II сорта, «Дарницкий») |
| Рыба | 8 – 9 | - |